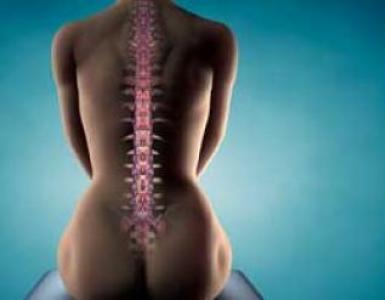
ជំងឺទូទៅនៃប្រព័ន្ធ musculoskeletal ។ ប្រព័ន្ធ musculoskeletal តើអ្វីទៅជាជំងឺនៃប្រព័ន្ធ musculoskeletal
- ប្រព័ន្ធ musculoskeletal របស់មនុស្សមានមុខងារសំខាន់បំផុត - ផ្តល់រូបរាង និងការគាំទ្រ ការពារសរីរាង្គខាងក្នុង សមត្ថភាពក្នុងការផ្លាស់ទី និងធ្វើសកម្មភាពផ្សេងៗ។ វាមានគ្រោងឆ្អឹង និងសាច់ដុំដែលតំណាងឱ្យបណ្តុំឆ្អឹងធម្មជាតិដែលភ្ជាប់ដោយសន្លាក់ និងសរសៃពួរ ហើយគ្របដណ្ដប់ដោយក្រុមសាច់ដុំផ្សេងៗ។
ជំងឺនៃប្រព័ន្ធ musculoskeletal គឺជាការបាត់បង់ឬការកំណត់មុខងារមួយចំនួន។ ពួកគេត្រូវបានបែងចែកជាធម្មតា។ ជំងឺឆ្អឹងខ្នងនិង ជំងឺរួមគ្នា. វាក៏មានការបែងចែកជំងឺនៃប្រព័ន្ធ musculoskeletal យោងទៅតាមគោលការណ៍នៃការកើតឡើងរបស់ពួកគេ - បឋមនិង អនុវិទ្យាល័យជំងឺ។
ក្រុមដំបូងនៃជំងឺនៃប្រព័ន្ធ musculoskeletal រួមមានជំងឺដែលឯករាជ្យ។ ជំងឺបន្ទាប់បន្សំជាធម្មតាត្រូវបានគេហៅថាជំងឺនៅក្នុងរចនាសម្ព័ន្ធនៃប្រព័ន្ធ musculoskeletal ដែលកើតឡើងជាលទ្ធផលនៃការវិវត្តនៃជំងឺ concomitant ។
ប្រភេទនៃជំងឺនៃប្រព័ន្ធ musculoskeletal

មានបញ្ហាជាច្រើននៅក្នុងរចនាសម្ព័ន្ធនៃឆ្អឹងខ្នង និងសន្លាក់។ ចូរយើងរាយបញ្ជី និងពិចារណាឱ្យបានលម្អិតបន្ថែមទៀតអំពីទូទៅបំផុតនៃពួកវា៖
- ជំងឺរលាកសន្លាក់- ដំណើរការរលាកនៅក្នុងតំបន់សន្លាក់;
- arthrosis- ជំងឺបន្ទាប់បន្សំដែលជារឿយៗកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺរលាកសន្លាក់; មានដំណើរការរលាករ៉ាំរ៉ៃនៅក្នុងតំបន់នៃកន្សោមសន្លាក់, ការលាយបញ្ចូលគ្នាដែលអាចកើតមាននៃសន្លាក់និងការចល័តមានកម្រិតនៅក្នុងសន្លាក់;
- bursitisការរលាកនៃភ្នាស mucous នៃ periarticular bursa ដោយសារតែការរងរបួសម្តងហើយម្តងទៀតឬប្រភពនៃការឆ្លង;
- kyphosis- ការកោងថយក្រោយនៃឆ្អឹងខ្នងនៅក្នុងតំបន់ thoracic (ការបង្កើត hump) កើតឡើងជាលទ្ធផលនៃការខូចខាតដល់ឆ្អឹងខ្នងមួយឬច្រើនដោយសារតែការរងរបួសឬជំងឺឆ្លងឧទាហរណ៍ជំងឺរបេង;
- ជំងឺ myositis- ដំណើរការរលាករ៉ាំរ៉ៃនៅក្នុងសាច់ដុំដែលបង្កឡើងដោយភ្នាក់ងារបង្ករោគ ឬធម្មជាតិរបួស។
- ជំងឺ myopathy- ភាពទន់ខ្សោយនៃសាច់ដុំដែលបណ្តាលមកពីបញ្ហាមេតាបូលីសនៅក្នុងជាលិកា ដែលកំណត់ដោយការថយចុះនៃសាច់ដុំ និងការបាត់បង់កម្លាំងសាច់ដុំ។
- រលាកឆ្អឹង- ដំណើរការរលាកនៅក្នុងខួរឆ្អឹង ដែលមានលក្ខណៈក្រោយការប៉ះទង្គិច ឬឆ្លងតាមធម្មជាតិ។
- ជំងឺពុកឆ្អឹង- ការបំផ្លាញសារធាតុឆ្អឹងបន្ទាប់ពីការបាក់ឆ្អឹងឬការរងរបួសផ្សេងទៀត;
- ជំងឺ osteochondrosis- ការផ្លាស់ប្តូរ dystrophic នៅក្នុងតំបន់នៃជាលិកាឆ្អឹងនិងឆ្អឹងខ្ចី, ជាចម្បងនៅក្នុងតំបន់នៃឌីស intervertebral;
- រលាកសន្លាក់ដំណើរការរលាកនៅក្នុងតំបន់នៃជាលិកា periarticular និងសរសៃចងនៅលើសន្លាក់ធំ - សន្លាក់កែងដៃសន្លាក់ជង្គង់។
- ជើងរាបស្មើ- ការរំលោភលើមុខងារស្រូបទាញនៃជើងដែលជាលទ្ធផលនៃការធ្លាក់ចុះឬចុះខ្សោយនៃ corset សាច់ដុំ- ligamentous នៃ arch នៃជើង;
- រលាកកាំរស្មី- ការកន្ត្រាក់ឬការរលាកនៃឫសសរសៃប្រសាទដែលជាលទ្ធផលនៃការហើមនៃជាលិកា paravertebral, protusion ឬ herniation នៃឌីស intervertebral (ភាគច្រើនជាញឹកញាប់ផលវិបាកនៃជំងឺ osteochondrosis);
- ជំងឺ Scoliosis- កោងនៃឆ្អឹងខ្នងឆ្ងាយពីទីតាំងធម្មតាដែលជាលទ្ធផលនៃឥរិយាបថមិនត្រឹមត្រូវការរងរបួសឬ rickets;
- spondylosis- ossification នៃផ្ទៃនៃសាកសពឆ្អឹងខ្នង (ការលូតលាស់ឆ្អឹង) បណ្តាលឱ្យឈឺចាប់នៅពេលផ្លាស់ទីកើតឡើងជាផលវិបាកនៃដំណើរការរលាកប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺ osteochondrosis និងជំងឺដទៃទៀតនៃឆ្អឹងខ្នង។
- រលាកឆ្អឹងខ្នង- ការបំផ្លិចបំផ្លាញនៃឆ្អឹងកងក្រោមឥទ្ធិពលនៃដំណើរការរលាកធ្ងន់ធ្ងរនៃធម្មជាតិឆ្លង (ភាគច្រើនជាជំងឺរបេង)។
ការព្យាបាលនិងការការពារជំងឺនៃប្រព័ន្ធ musculoskeletal
ដូចដែលអាចមើលឃើញពីការពិពណ៌នានៃជំងឺទូទៅបំផុតនៃឆ្អឹងខ្នងនិងសន្លាក់ជំងឺភាគច្រើនគឺជាលក្ខណៈបន្ទាប់បន្សំហើយអាចការពារបានយ៉ាងល្អ។ ការលំបាកគឺថាមនុស្សជារឿយៗមិនយកចិត្តទុកដាក់លើការឈឺចាប់លក្ខណៈដែលជាប្រភេទនៃសញ្ញាទុក្ខព្រួយពីរាងកាយនិងបង្ហាញពីការចាប់ផ្តើមនៃការផ្លាស់ប្តូររចនាសម្ព័ន្ធ។ ដោយមើលឃើញពីបញ្ហានេះ ជំងឺភាគច្រើននៃប្រព័ន្ធ musculoskeletal វិវត្តទៅជាទម្រង់ធ្ងន់ធ្ងរ នៅពេលដែលការព្យាបាលមានវគ្គនៃផលប៉ះពាល់ដ៏ស្មុគស្មាញ និងវគ្គនៃការស្តារនីតិសម្បទាយូរ។

ទន្ទឹមនឹងនេះគម្លាតជាច្រើននៅក្នុងប្រព័ន្ធ musculoskeletal អាចកែតម្រូវបានយ៉ាងងាយស្រួលនៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍។ ដើម្បីសម្រេចបាននូវចំណុចនេះ ការអនុវត្តដូចជា៖
- ការព្យាបាលដោយដៃ;
- ផលប៉ះពាល់នៃការឆ្លុះម្ជុល;
- electrophoresis និងនីតិវិធីព្យាបាលដោយចលនាផ្សេងទៀត;
- វគ្គសិក្សាម៉ាស្សា;
- ការព្យាបាលដោយចលនា។
នោះហើយជាមូលហេតុដែលអ្នកមិនគួរស៊ូទ្រាំនឹងការឈឺចាប់ ហើយពិគ្រោះជាមួយវេជ្ជបណ្ឌិតឱ្យបានឆាប់តាមដែលអាចធ្វើបានដើម្បីធ្វើការពិនិត្យ និងកំណត់មូលហេតុនៃការឈឺចាប់ និងភាពមិនស្រួលផ្សេងទៀត។
ជំងឺដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងប្រព័ន្ធ musculoskeletal របស់មនុស្សគឺជារឿងធម្មតាណាស់នាពេលបច្ចុប្បន្ននេះ។ អវត្ដមាននៃការបង្ការរបស់ពួកគេ មនុស្សម្នាក់អាចក្លាយជាជនពិការដោយគ្មានសមត្ថភាពថែទាំខ្លួន។
ប្រព័ន្ធ musculoskeletal គឺជាស្មុគស្មាញទាំងមូលដែលរួមមានឆ្អឹង សន្លាក់ សរសៃចង សាច់ដុំ និងការបង្កើតសរសៃប្រសាទ។ ធាតុទាំងអស់នេះបម្រើដល់ការទ្រទ្រង់រាងកាយ និងធ្វើចលនាមនុស្ស។ ជំងឺនៃប្រព័ន្ធ musculoskeletal គឺមានភាពចម្រុះណាស់។
ទូទៅបំផុតគឺ dystrophic រលាកនិងដុំសាច់។ ជំងឺ dystrophic រួមមាន rickets (បរិមាណមិនគ្រប់គ្រាន់នៃវីតាមីន D), osteochondrosis និង scoliosis ។
ជំងឺរលាកសន្លាក់
ជំងឺរលាកសន្លាក់ គឺជាក្រុមនៃជំងឺរួមគ្នាដែលវិវឌ្ឍន៍ជាលទ្ធផលនៃដំណើរការឆ្លង ឬជាលទ្ធផលនៃកង្វះអាហារូបត្ថម្ភ ក៏ដូចជាជំងឺអូតូអ៊ុយមីនផងដែរ។
សញ្ញាដំបូងនៃជំងឺរលាកសន្លាក់ គឺជាសញ្ញាធម្មតានៃការរលាកណាមួយ។ ឧទាហរណ៍ ជំងឺរលាកសន្លាក់នៃសន្លាក់ស្មាត្រូវបានបង្ហាញដោយការឈឺចាប់ក្នុងសន្លាក់ ក្រហមនៃស្បែក ភាពមិនដំណើរការនៃសន្លាក់ ការខូចទ្រង់ទ្រាយ និងគ្រុនក្តៅក្នុងតំបន់។
ក្នុងករណីខ្លះ ជំងឺរលាកសន្លាក់កើតឡើងជាមួយនឹងការផ្លាស់ប្តូរតិចតួចនៅក្នុងសន្លាក់ ដែលអាចរំខានដល់ដំណើរការបន្ថែមទៀតរបស់ពួកគេ និងក្នុងផ្នែកខ្លះទៀតជាមួយនឹងការផ្លាស់ប្តូរយ៉ាងសំខាន់នៅក្នុងសរសៃចង ឆ្អឹងខ្ចី សន្លាក់ និង synovium ដែលអាចនាំឱ្យមានភាពអសកម្មពេញលេញ។
ការព្យាបាលជំងឺរលាកសន្លាក់ពាក់ព័ន្ធនឹងការព្យាបាលមូលហេតុនៃជំងឺរលាកសន្លាក់ ឬការព្យាបាលជម្ងឺដែលបណ្តាលឱ្យរលាកសន្លាក់។ ថ្នាំដែលត្រូវបានចេញវេជ្ជបញ្ជាជាទូទៅបំផុតគឺថ្នាំអរម៉ូន, ថ្នាំអង់ទីប៊ីយោទិច, ប្រឆាំងនឹងការរលាក, ថ្នាំប្រឆាំងនឹងអាឡែហ្ស៊ីនិងថ្នាំបំបាត់ការឈឺចាប់។ ស្របគ្នានោះ វិធីសាស្រ្តព្យាបាលដោយចលនាកាយសម្បទា លំហាត់ព្យាបាលជាដើម ត្រូវបានគេប្រើ។
Rickets
Rickets ត្រូវបានគេចាត់ទុកថាជាជំងឺកុមារជាប្រពៃណី ដែលត្រូវបានអមដោយការចុះខ្សោយនៃជាលិកាឆ្អឹង។ រោគសញ្ញានៃជំងឺនេះអាចត្រូវបានគេសង្កេតឃើញនៅដើមខែ 3-4: កុមារអាចមានភាពស្ងប់ស្ងាត់ ងងុយគេង និងគេងមិនលក់។
ក្នុងអំឡុងពេលនេះមិនមានការផ្លាស់ប្តូរឆ្អឹងពិសេសណាមួយកើតឡើងនោះទេប៉ុន្តែក្នុងអំឡុងពេលកម្ពស់នៃជំងឺនេះពួកគេបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងទម្រង់នៃ osteomalacia នៃទ្រូងនិងចុងទាបបំផុត។ រួមជាមួយនឹងជំងឺនៃប្រព័ន្ធ musculoskeletal ភាពមិនប្រក្រតីខាងរាងកាយ និងផ្លូវចិត្តអាចកើតឡើង។
នៅពេលដែលកុមារជាសះស្បើយ រោគសញ្ញាទាំងនេះបាត់ទៅវិញ ប៉ុន្តែការខូចទ្រង់ទ្រាយដែលកើតឡើងចំពោះមនុស្សតាំងពីតូចនៅតែមានជារៀងរហូត។ គម្លាតបែបនេះពីការវិវឌ្ឍន៍ធម្មតារួមមានៈ ការរំលោភលើឥរិយាបថ ទ្រូង និងជាលិកាឆ្អឹងនៃចុងខាងក្រោម។
ការព្យាបាល rickets ត្រូវបានអនុវត្តជាមួយនឹងការត្រៀមលក្ខណៈវីតាមីន D ដើម្បីការពារ rickets អ្នកគួរតែញ៉ាំឱ្យបានត្រឹមត្រូវ ចំណាយពេលទៀងទាត់នៅក្នុងខ្យល់ស្រស់ ធ្វើការម៉ាស្សា និងធ្វើលំហាត់ប្រាណកាយសម្ព័ន្ធ។
ជំងឺ Osteochondrosis
ជំងឺនេះគឺជាជំងឺ degenerative នៅក្នុងឆ្អឹងខ្ចីសន្លាក់។ ទូទៅបំផុតគឺ osteochondrosis នៃឆ្អឹងខ្នង។ អាស្រ័យលើទីតាំងនៃដំបៅ វាត្រូវបានបែងចែកទៅជា មាត់ស្បូន, thoracic និង lumbar ។ មូលហេតុដំបូងនៃជំងឺនេះគឺអ្វីដែលហៅថាឥរិយាបថត្រង់។
ដោយសារតែអាហាររូបត្ថម្ភមិនល្អ ជាលិកាឆ្អឹងខ្ចីនៃឆ្អឹងខ្នងបាត់បង់ការបត់បែន និងកម្លាំងរបស់វា។ ជំងឺនេះក៏បណ្តាលមកពីការយកថង់ដាក់លើស្មា ដោយប្រើខ្នើយ និងពូកទន់ពេក។
ជំងឺ Scoliosis
Scoliosis គឺជាគម្លាតនៃឆ្អឹងខ្នងពីទីតាំងត្រឹមត្រូវរបស់វា។ ជំងឺ Scoliosis កម្រិតខ្ពស់អាចបណ្តាលឱ្យខូចទ្រង់ទ្រាយនៃទ្រូង និងឆ្អឹងអាងត្រគាក ហើយក៏ប៉ះពាល់ដល់ដំណើរការនៃសរីរាង្គខាងក្នុងផងដែរ - បេះដូង និងសួត។
រយៈពេលគ្រោះថ្នាក់បំផុតនៃការវិវត្តនៃជំងឺនេះគឺរយៈពេលនៃការលូតលាស់របស់មនុស្សដែលពឹងផ្អែកខ្លាំង (6-8 ឆ្នាំនិង 10-14 ឆ្នាំ) ។ ជំងឺរលាកនៃប្រព័ន្ធ musculoskeletal របស់មនុស្សគឺ osteomyelitis និងជំងឺរបេងឆ្អឹង។
មូលហេតុនៃជម្ងឺបែបនេះអាចជាជំងឺឆ្លងពីមុនដូចជា furunculosis, typhus, gonorrhea និង syphilis ។
រលាកឆ្អឹង
នេះគឺជាជំងឺដែលបណ្តាលមកពីការឆ្លងមេរោគដែលបណ្តាលមកពីបាក់តេរី។ ការឆ្លងមេរោគប៉ះពាល់ដល់ឆ្អឹង និងខួរឆ្អឹងទាំងមូល។ ជាមួយនឹងការបង្ហាញរ៉ាំរ៉ៃនៃជំងឺពុកឆ្អឹង ជំងឺក្រិនឆ្អឹង និងការខូចទ្រង់ទ្រាយផ្សេងទៀតអាចនឹងវិវឌ្ឍន៍។
ជាមួយនឹងជំងឺនេះ ការចូលមន្ទីរពេទ្យជាកាតព្វកិច្ច។ ការព្យាបាលដោយរោគសញ្ញា antibacterial ត្រូវបានអនុវត្ត។
ជំងឺរបេងនៃឆ្អឹង
ជំងឺនេះប៉ះពាល់ដល់ឆ្អឹងនិងសន្លាក់នៃឆ្អឹងខ្នងហើយត្រូវបានកំណត់លក្ខណៈដោយវគ្គវែងនិងការបង្កើត foci នៃ necrosis cheesy ។ ធាតុបង្កជំងឺបំផ្លាញសន្លាក់ដែលបណ្តាលឱ្យមានការបង្កើត fistulas ខាងក្រៅ។
ការព្យាបាលត្រូវបានអនុវត្តតាមរយៈការព្យាបាលដោយស្មុគស្មាញ: ការព្យាបាលឆ្អឹង, ការព្យាបាលដោយថ្នាំសំលាប់មេរោគ, ការព្យាបាលដោយស្ប៉ាជាដើម។
ជំងឺដុំសាច់នៃប្រព័ន្ធ musculoskeletal របស់មនុស្សអាចមានលក្ខណៈស្លូតបូត និងសាហាវ។ ហើយវាអាស្រ័យទៅលើរបៀបដែលជំងឺនេះនឹងត្រូវបានព្យាបាល។
ប្រព័ន្ធ musculoskeletal មានសាច់ដុំ សន្លាក់ និងឆ្អឹង។ ជំងឺនៃប្រព័ន្ធនេះកាន់កាប់មុខតំណែងនាំមុខ។ ពួកគេជាច្រើនមានវគ្គសិក្សារ៉ាំរ៉ៃ ហើយជារឿយៗនាំឱ្យបាត់បង់សមត្ថភាពក្នុងការធ្វើការទាំងស្រុង។ នោះហើយជាមូលហេតុដែលការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលរបស់ពួកគេគឺពាក់ព័ន្ធខ្លាំងណាស់។
តាមធម្មតាជំងឺនៃប្រព័ន្ធ musculoskeletal ត្រូវបានបែងចែកទៅជាជំងឺដែលកើតឡើងដោយឯករាជ្យនិងបន្ទាប់បន្សំដែលជាលទ្ធផលនៃដំណើរការជំងឺមួយផ្សេងទៀតដែលកើតឡើងនៅក្នុងខ្លួន។ ជំងឺឯករាជ្យក៏ត្រូវបានបែងចែកទៅជាពីរប្រភេទរងដាច់ដោយឡែកពីគ្នាផងដែរ៖ ជំងឺរលាកសន្លាក់ និងជំងឺរលាកសន្លាក់។ ពួកគេត្រូវបានសម្គាល់ដោយហេតុផលនៃការកើតឡើងរបស់ពួកគេ។ Arthrosis វិវឌ្ឍន៍ជាលទ្ធផលនៃដំណើរការ degenerative នៅក្នុងសន្លាក់ត្រូវបានបង្កឡើងដោយការរលាក។
ជំងឺរលាកសន្លាក់អាចជាជំងឺឯករាជ្យ ដែលច្រើនតែកើតឡើងតាមអាយុ។ ឬពួកគេអាចជារោគសញ្ញានៃជំងឺផ្សេងទៀត (granulomatosis, ជំងឺរលាកថ្លើម, borreliosis, ប្រព័ន្ធ lupus erythematosus) ។ ជំងឺរលាកសន្លាក់គឺមានគ្រោះថ្នាក់មិនត្រឹមតែដោយសារតែវាបណ្តាលឱ្យមិនស្រួលមួយចំនួននៅពេលផ្លាស់ទីប៉ុណ្ណោះទេប៉ុន្តែថែមទាំងធ្វើឱ្យសកម្មភាពប្រចាំថ្ងៃមានការឈឺចាប់ដែលអាចបណ្តាលឱ្យពិការជាបន្តបន្ទាប់។ ស្ថិតិបញ្ជាក់ថារាល់មនុស្សទី៦ដែលមានជំងឺរលាកសន្លាក់ក្រោយមកក្លាយជាពិការ។
ជាមួយនឹង arthrosis មុខងាររបស់ chondrocytes ដែលជាកោសិកាសំខាន់នៃជាលិកាឆ្អឹងខ្ចីត្រូវបានរំខាន។ ជាលិកាឆ្អឹងខ្ចីត្រូវបានបំផ្លាញ ដែលនាំឱ្យមានភាពមិនស្រួលជាក់លាក់ ក៏ដូចជារោគសញ្ញាឈឺចាប់អំឡុងពេលធ្វើចលនា។ Arthrosis អាចជាបឋមនិងអនុវិទ្យាល័យ។ តើអ្វីរួមចំណែកដល់ការវិវត្តនៃជំងឺ arthrosis? កត្តាហ្សែន កត្តាខាងក្រៅ (របួសសន្លាក់ ឬការកើនឡើងការផ្ទុកនៅលើពួកវា) ក៏ដូចជាការអន្តរាគមន៍វះកាត់ពីមុនលើសន្លាក់ វ័យចាស់ ទម្ងន់លើស កង្វះអ័រម៉ូនអេស្ត្រូសែន។

ជំងឺពុកឆ្អឹង
នេះគឺជាការបាត់បង់ជាតិកាល់ស្យូមពីជាលិកាឆ្អឹង។ លទ្ធផលគឺការកើនឡើងនៃភាពផុយស្រួយនៃឆ្អឹង។ ច្រើនតែកើតឡើងតាមអាយុ។ បន្ទាប់ពីអស់រដូវ ការបង្កើតឆ្អឹងមិនត្រូវបានគាំទ្រដោយអ័រម៉ូន estrogen ទៀតទេ។ នេះបង្កើនភាពផុយស្រួយនិងភាពផុយស្រួយរបស់ពួកគេ។ សន្លាក់ក៏អាចរងផលប៉ះពាល់ដោយជំងឺនេះផងដែរ។ សញ្ញានៃជំងឺពុកឆ្អឹងរួមមាន ភាពរឹងនៃសន្លាក់ និងការឈឺចាប់ ។
ជំងឺ Osteochondrosis
ភាពខុសប្រក្រតីនៃប្រព័ន្ធ musculoskeletal នេះត្រូវបានភ្ជាប់ដោយ inextricably ជាមួយ degeneration នៃ articular cartilage។ ជាធម្មតាវាប៉ះពាល់ដល់ឆ្អឹងខ្នង ប៉ុន្តែសន្លាក់ក៏អាចរងផលប៉ះពាល់ផងដែរ។ ការដើរត្រង់នាំឱ្យជាលិកាសន្លាក់នៃឆ្អឹងកងខ្នងពាក់លឿនជាងមុន ។ ដំណើរការនេះមានភាពស្មុគស្មាញដោយការរងរបួស ភាពតានតឹង ការងារមិនសមហេតុផលនៃសាច់ដុំឆ្អឹងខ្នង ទម្ងន់លើស និងជើងរាបស្មើ។

សញ្ញានៃជំងឺ៖ ឈឺចង្កេះ ខ្នង អវយវៈ ឥរិយាបថមិនល្អ ឈឺចាប់ក្នុងបេះដូង ជាមួយនឹងការខូចខាតដល់តំបន់ thoracic ឈឺក្បាល ជាមួយនឹងការខូចខាតដល់ឆ្អឹងខ្នងនៅក្នុងតំបន់មាត់ស្បូន។ វាគួរអោយយកចិត្តទុកដាក់ចំពោះការកើនឡើងភាពមិនស្រួលនិងភាពអស់កម្លាំងនៅក្នុងតំបន់ខាងក្រោយ។ នេះនឹងបង្ហាញថាឆ្អឹងខ្នងបាត់បង់មុខងារស្រូបទាញរបស់វា។
ជំងឺនៃប្រព័ន្ធ musculoskeletal ។ រោគសញ្ញា
ឈឺក្បាលជាប្រចាំ ការឈឺចាប់ភ្លាមៗនៅក្នុងក្បាល ការឈឺចាប់ជាប់រហូតនៅក្នុងតំបន់ចង្កេះ ក៏ដូចជានៅខាងក្រោយ ក និងសាច់ដុំ។ សញ្ញាទាំងអស់នេះបង្ហាញពីវត្តមាននៃជំងឺនៅក្នុងប្រព័ន្ធ musculoskeletal ។ រោគសញ្ញានៃការឈឺចាប់គឺជាសញ្ញាច្បាស់លាស់នៃជំងឺទាំងនេះ ដូចជាការខ្ជះខ្ជាយសាច់ដុំក្នុងតំបន់ និងចលនាមានកម្រិត។ ដើម្បីលុបបំបាត់រោគសញ្ញានៃជំងឺដែលជិតមកដល់ ការព្យាបាលត្រឹមត្រូវនឹងត្រូវបានទាមទារ។
ការព្យាបាល
វិធីសាស្រ្តអាចខុសគ្នា។ វាទាំងអស់គឺអាស្រ័យលើរោគសាស្ត្រជាក់លាក់។ យោងទៅតាមប្រពៃណីពួកគេអាចបែងចែកទៅជា អភិរក្ស (ព្យាបាល) វះកាត់ (វះកាត់) និងជំនួស (ឱសថជំនួស វិធីសាស្ត្របុរាណ)។ ការព្យាបាលដ៏ល្អបំផុតសម្រាប់ប្រព័ន្ធ musculoskeletal និង pathology ជាក់លាក់មួយគួរតែត្រូវបានជ្រើសរើសដោយវេជ្ជបណ្ឌិតបន្ទាប់ពីការពិនិត្យពេញលេញ។

វិធីសាស្រ្តអភិរក្ស
វិធីសាស្រ្តនេះអាចព្យាបាលជំងឺណាមួយនៃប្រព័ន្ធ musculoskeletal ។ ទិសដៅនៃសកម្មភាពរបស់ថ្នាំអនុញ្ញាតឱ្យយើងបែងចែកវាទៅជាក្រុមរងពីរ: etiotropic និងរោគសញ្ញា។ អ្នកដំបូងធ្វើសកម្មភាពដោយផ្ទាល់លើមូលហេតុនៃជំងឺ។ ដូច្នេះ ថ្នាំអង់ទីប៊ីយោទិចជួយសម្លាប់មេរោគដែលបណ្តាលឱ្យរលាកសន្លាក់ ហើយអរម៉ូនស្តេរ៉ូអ៊ីតបំបាត់ប្រតិកម្មអូតូអ៊ុយមីន។ ក្រោយមកទៀតជួយប្រយុទ្ធប្រឆាំងនឹងរោគសញ្ញានៃជំងឺ។ ពួកគេបំបាត់ការរលាកកាត់បន្ថយការឈឺចាប់និងបន្ថយដំណើរការរោគសាស្ត្រ។
ការព្យាបាលប្រកបដោយប្រសិទ្ធភាពនៃប្រព័ន្ធ musculoskeletal ត្រូវបានសម្រេចដោយប្រើទម្រង់ដូសផ្សេងៗគ្នា៖ ទាំងនេះគឺជាគ្រាប់ និងម្សៅសម្រាប់ការគ្រប់គ្រងមាត់ ដំណោះស្រាយឱសថសម្រាប់ចាក់ ទម្រង់ថ្នាំ ampoule ដែលត្រូវបានចាក់ដោយផ្ទាល់ទៅក្នុងបែហោងធ្មែញរួមគ្នា។
បន្ថែមពីលើវិធីសាស្រ្តនៃការប្រើថ្នាំ មានមធ្យោបាយអភិរក្សផ្សេងទៀត៖ ម៉ាស្សា នីតិវិធីព្យាបាលដោយចលនា ការព្យាបាលដោយចលនា និងផ្សេងៗទៀត។

ការវះកាត់
ប្រសិនបើវិធីសាស្រ្តអភិរក្សមិននាំមកនូវប្រសិទ្ធភាពដែលចង់បានក៏ដូចជានៅក្នុងករណីកម្រិតខ្ពស់ការព្យាបាលនៃប្រព័ន្ធ musculoskeletal ត្រូវបានអនុវត្តដោយប្រើវិធីសាស្ត្រវះកាត់។ ការវះកាត់ជួយលុបបំបាត់រោគសញ្ញាឈឺចាប់ និងធ្វើអោយគុណភាពជីវិតរបស់អ្នកជំងឺប្រសើរឡើង។ ជាញឹកញាប់ពួកគេងាកទៅរក arthroplasty (ការស្តារមុខងារនៃចលនា), arthrodesis (អវយវៈត្រូវបានជួសជុលនៅក្នុងទីតាំងដែលបានផ្តល់ឱ្យ) ។ នៅពេលដែលជំងឺកាន់តែធ្ងន់ធ្ងរ ការធ្វើអវយវៈត្រូវបានប្រើប្រាស់ជាញឹកញាប់ដោយប្រើបង់រុំតឹង ឬពុះ។ ជាពិសេសករណីធ្ងន់ធ្ងរ ពួកគេងាកមកវះកាត់ប្តូរសន្លាក់ ដោយជំនួសវាដោយសិប្បនិម្មិត។
មធ្យោបាយពីប្រជាជន
ជាញឹកញាប់ណាស់ នៅពេលដែលឱសថបុរាណគ្មានថាមពល ឱសថបុរាណចេញមក។ ហើយការព្យាបាលបែបនេះនៃប្រព័ន្ធ musculoskeletal ថ្មីៗនេះកាន់តែមានប្រជាប្រិយភាព។ នេះគឺដោយសារតែការពិតដែលថាសមាសធាតុរុក្ខជាតិធម្មជាតិធ្វើសកម្មភាពកាន់តែទន់ភ្លន់ហើយស្ទើរតែគ្មានផលប៉ះពាល់។ ឱសថបុរាណអាចមានប្រសិទ្ធិភាពប្រឆាំងនឹងការរលាក, ថ្នាំសំលាប់មេរោគ, ថ្នាំបំបាត់ការឈឺចាប់, ថ្នាំសំលាប់មេរោគ, និងឥទ្ធិពលស្តារឡើងវិញ។
សម្រាប់ការព្យាបាលនៃជំងឺនៃប្រព័ន្ធ musculoskeletal មិនមែនឱសថបុគ្គលត្រូវបានគេប្រើទេប៉ុន្តែល្បាយពិសេសដែលអាចមានពីសមាសធាតុជាច្រើនទៅរាប់សិប។

ល្បាយរុក្ខជាតិដែលសមស្របបំផុត៖
1. Hawthorn និង St. John's wort ប្រាំផ្នែកនីមួយៗ។ វីយូឡុង - បួនផ្នែក។ thyme, nightshade ខ្មៅ, oregano - បីផ្នែកនីមួយៗ។ ស្លឹក Eucalyptus, ពន្លកស្រល់, ប្រទាលមុខក្រូចឆ្មា - ពីរផ្នែកនីមួយៗ។ ផ្នែកមួយនៃឫស calamus ។
2. ប្រាំផ្នែកនៃលំដាប់។ បួនផ្នែកនៃ rosemary ព្រៃ។ Lily នៃជ្រលងភ្នំ, wort ផ្លូវ John's, elecampane root, clover ផ្អែម - បីផ្នែកនីមួយៗ។ Yarrow, horsetail, berries juniper - ពីរផ្នែកនីមួយៗ។ គ្រាប់ពូជ flax មួយផ្នែក។
3. បួនផ្នែកនៃ violets និង rosemary ព្រៃ។ thyme, wort ផ្លូវ John, hops, chamomile ជាបីផ្នែក។ ដើមស្រល់, sorrel សេះ, nettle - ពីរផ្នែកនីមួយៗ។ គ្រាប់ពូជ Dill, mint, linden - ផ្នែកនីមួយៗ។
ដើម្បីរៀបចំ infusion អ្នកត្រូវយកពីរឬបីស្លាបព្រានៃការប្រមូលលទ្ធផលហើយចាក់ទឹករំពុះ (300-400 មីលីលីត្រ) ។ infusion គួរតែត្រូវបានគេយក 2 ទៅ 3 ដងក្នុងមួយថ្ងៃមុនពេលញ៉ាំអាហារ។
បន្ថែមពីលើ infusions ឱសថបុរាណអាចផ្តល់នូវការព្យាបាលផ្សេងទៀតសម្រាប់ប្រព័ន្ធ musculoskeletal ។ ការពិនិត្យឡើងវិញបាននិយាយថាក្រមួនក្តៅប្រសិនបើរាលដាលជាស្រទាប់នឹងបំបាត់ការឈឺចាប់យ៉ាងឆាប់រហ័ស។ ឫស Burdock ក្នុងទម្រង់ជាមួនត្រូវបានគេប្រើពីរដងក្នុងមួយសប្តាហ៍នៅពេលទៅបន្ទប់ទឹក។ កន្លះលីត្រនៃវ៉ូដាកា មួយរយក្រាមនៃស៊ុតស និងហាសិបក្រាមនៃ mustard និង camphor នីមួយៗគឺជាសមាសធាតុនៃផលិតផលដែលគួរត្រដុសលើកន្លែងឈឺចាប់រាល់យប់នៅពេលយប់។
មណ្ឌលអនាម័យ។ ការព្យាបាលប្រព័ន្ធ musculoskeletal
ដោយសារការព្យាបាលជំងឺប្រភេទនេះគឺជាដំណើរការដ៏យូរអង្វែង និងស្មុគស្មាញ លទ្ធផលរបស់វាត្រូវតែរួមបញ្ចូលគ្នា។ វាគឺសម្រាប់គោលបំណងទាំងនេះដែលពួកគេងាកទៅរកការព្យាបាលដោយ sanatorium-resort ។ ទោះជាយ៉ាងណាវាគួរតែត្រូវបានចងចាំថាវិធីសាស្រ្តនេះក៏មានសូចនាករផ្ទាល់ខ្លួននិង contraindications ។ ដូច្នេះ sanatoriums ដែលជាកន្លែងដែលការព្យាបាលនៃប្រព័ន្ធ musculoskeletal ត្រូវបានអនុវត្តត្រូវតែត្រូវបានជ្រើសរើសនិងចេញវេជ្ជបញ្ជាដោយវេជ្ជបណ្ឌិត។

ជំងឺរលាកសន្លាក់ឆ្អឹង
ជំងឺរលាកសន្លាក់ឆ្អឹង គឺជាជំងឺសន្លាក់រ៉ាំរ៉ៃ ដែលឆ្អឹងខ្ចីសន្លាក់ និងឆ្អឹងនៅជាប់គ្នាឆ្លងកាត់ការផ្លាស់ប្តូរ degenerative ពោលគឺពួកវាត្រូវបានបំផ្លាញ និងខូចទ្រង់ទ្រាយបន្តិចម្តងៗ។
ជាមួយនឹងជំងឺរលាកសន្លាក់ឆ្អឹង ដំណើរការនៃការពុកផុយដំណើរការលឿនជាងដំណើរការនៃការស្តារឡើងវិញ ហើយឆ្អឹងខ្ចីសន្លាក់បាត់បង់ការបត់បែនរបស់វា ផ្ទៃសន្លាក់ក្លាយទៅជារដុប ហើយស្នាមប្រេះលេចឡើងនៅលើពួកវា។ ក្នុងករណីនេះ ផ្នែកដែលមានសុខភាពល្អនៃឆ្អឹងខ្ចី ទទួលយកបន្ទុកទាំងមូល ហើយអស់កម្លាំងលឿនជាងមុន។ ការពាក់បន្តិចម្តង ៗ នៃឆ្អឹងខ្ចីនាំឱ្យមានការប៉ះពាល់នឹងឆ្អឹងហើយជាលិកាឆ្អឹងលូតលាស់នៅលើផ្ទៃសន្លាក់របស់វា - osteophytes លេចឡើង។
ជំងឺរលាកសន្លាក់ឆ្អឹងត្រូវបានបែងចែកជាៈ
បឋម - កើតឡើងជាជំងឺឯករាជ្យ, មូលហេតុដែលមិនច្បាស់លាស់;
អនុវិទ្យាល័យ - ដែលជាផលវិបាកនៃជំងឺផ្សេងៗ លក្ខណៈរចនាសម្ព័ន្ធនៃគ្រោងឆ្អឹង ភាពតានតឹងក្នុងការងារ និងរបួស។
អាស្រ័យលើទីតាំងនៃជំងឺ ទម្រង់ខាងក្រោមនៃជំងឺរលាកសន្លាក់ឆ្អឹងត្រូវបានសម្គាល់៖
ថ្នាំងរបស់ Heberden ថ្នាំងរបស់ Bouchard - សន្លាក់ interphalangeal;
Coxarthrosis - សន្លាក់ត្រគាក;
Gonarthrosis - សន្លាក់ជង្គង់;
ជំងឺរលាកសន្លាក់ឆ្អឹងនៃសន្លាក់ផ្សេងទៀត។
មានដំណាក់កាលជាច្រើនក្នុងការវិវត្តនៃជំងឺរលាកសន្លាក់ឆ្អឹង៖
ដំណាក់កាលទី 1 (គួរឱ្យសង្ស័យ) - ការរួមតូចគួរឱ្យសង្ស័យនៃសន្លាក់, ការលូតលាស់ឆ្អឹងតិចតួច;
ដំណាក់កាលទី II (ទន់) - osteophytes ជាក់លាក់និងការរួមតូចគួរឱ្យសង្ស័យនៃចន្លោះសន្លាក់;
ដំណាក់កាលទី III (មធ្យម) - osteophytes កម្រិតមធ្យម, ការរួមតូចជាក់លាក់នៃសន្លាក់, ការខូចទ្រង់ទ្រាយឆ្អឹងដែលអាចកើតមាន;
ដំណាក់កាលទី IV (ធ្ងន់ធ្ងរ) - osteophytes ធំ, រួមតូចនៃសន្លាក់, osteosclerosis ធ្ងន់ធ្ងរ, ការខូចទ្រង់ទ្រាយឆ្អឹងមួយចំនួន។
ផលវិបាក៖ភាពអសកម្មពេញលេញនៃសន្លាក់។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃជំងឺរលាកសន្លាក់ឆ្អឹង៖
លើសទម្ងន់រាងកាយ;
ជំងឺអ័រម៉ូន: អស់រដូវ, ជំងឺក្រពេញទីរ៉ូអ៊ីត, ជំងឺទឹកនោមផ្អែម;
បញ្ហាមេតាប៉ូលីសនៅក្នុងខ្លួន;
បន្ទុកលើសនៅលើសន្លាក់;
ការពុល៖ ការសេពគ្រឿងស្រវឹង ការជក់បារី ជាតិពុលគីមី ការឆ្លងមេរោគ ការប្រើប្រាស់ថ្នាំដែលមិនអាចគ្រប់គ្រងបាន;
ជំងឺក្រិនសរសៃឈាម;
Phlebeurysm;
ភាពមិនប្រក្រតីនៃការអភិវឌ្ឍន៍ និងជំងឺដែលទទួលបាននៃឆ្អឹង និងសន្លាក់។
តើរោគសញ្ញាអ្វីដែលបង្ហាញពីជំងឺរលាកសន្លាក់ឆ្អឹង?
នៅដំណាក់កាលដំបូង ឬដំណាក់កាលដំបូងនៃជំងឺ arthrosis មិនមានការរំខានច្បាស់លាស់នៅក្នុងជាលិកានៃសន្លាក់នោះទេ។ ប៉ុន្តែការផ្លាស់ប្តូររោគសាស្ត្រកើតឡើងនៅក្នុងភ្នាស synovial និងសារធាតុរាវដែលសមាសភាពផ្លាស់ប្តូរ។ អ្នកជំងឺអាចគ្រាន់តែមានអារម្មណ៍ញ័រ ញាក់ ឬឈឺចុកចាប់ក្នុងសន្លាក់ដែលប៉ះពាល់ ដែលកើតឡើងនៅពេលល្ងាចបន្ទាប់ពីការហាត់ប្រាណ និងបាត់នៅពេលព្រឹក។ មនុស្សភាគច្រើនមិនសូវសំខាន់ចំពោះរោគសញ្ញាទាំងនេះទេ ហើយកម្រទៅពិគ្រោះជាមួយវេជ្ជបណ្ឌិតណាស់។
នៅដំណាក់កាលទីពីរការបំផ្លាញនៃឆ្អឹងខ្ចីសន្លាក់និង menisci ចាប់ផ្តើម។ ឆ្អឹងមានប្រតិកម្មទៅនឹងបន្ទុកនៃតំបន់ articular ជាមួយនឹងការលូតលាស់រឹម - osteophytes ។ នៅពេលធ្វើចលនា អ្នកជំងឺចាប់ផ្តើមមានការឈឺចាប់ និងកន្ត្រាក់ក្នុងសន្លាក់។ ការហើមអាចកើតឡើងនៅតំបន់ដែលរងផលប៉ះពាល់។
នៅដំណាក់កាលទី 3 នៃជំងឺ arthrosis ធ្ងន់ធ្ងរការខូចទ្រង់ទ្រាយឆ្អឹងធ្ងន់ធ្ងរកើតឡើងដែលបណ្តាលឱ្យមានការរឹតបន្តឹងធ្ងន់ធ្ងរក្នុងចលនានៃសន្លាក់។ នៅដំណាក់កាលនេះមនុស្សម្នាក់មានការឈឺចាប់សូម្បីតែពេលសម្រាក។
ប្រសិនបើរោគសញ្ញាលក្ខណៈត្រូវបានរកឃើញ អ្នកគួរតែទាក់ទងគ្រូពេទ្យជំនាញខាងឆ្អឹង ឬគ្រូពេទ្យជំនាញខាងឈឺសន្លាក់ឆ្អឹង។
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការវាយតម្លៃនៃជួរនៃចលនានៅក្នុងសន្លាក់;
ការវាយតម្លៃនៃការឈឺចាប់នៅក្នុងសន្លាក់;
ពិនិត្យអ្នកជំងឺសម្រាប់វត្តមាននៃការហើម។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
គីមីវិទ្យាឈាម;
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
កាំរស្មីអ៊ិចនៃសន្លាក់;
ម៉ាញ៉េទិចឬ tomography គណនានៃសន្លាក់;
ការពិនិត្យអ៊ុលត្រាសោននៃសន្លាក់;
Arthroscopy - ត្រូវបានអនុវត្តដោយប្រើ arthroscope ដែលត្រូវបានបញ្ចូលទៅក្នុងសន្លាក់តាមរយៈ micro-incision ។
តើត្រូវការការព្យាបាលបែបណាសម្រាប់ជំងឺរលាកសន្លាក់?
មូលដ្ឋាន។ការព្យាបាលមានគោលបំណងជាចម្បងក្នុងការរារាំងដំណើរការនៃការបំផ្លាញឆ្អឹងខ្ចី។ សំរាបគោលបំណងនេះ:
Chondroprotectors: glucosamine sulfate និង chondroitin sulfate ដែលពន្លឿនការបង្កើតឡើងវិញនៃឆ្អឹងខ្ចី និងជាលិកាភ្ជាប់។ ការព្យាបាលជាមួយ chondroprotectors មានប្រសិទ្ធភាពតែនៅដំណាក់កាល I និង II នៃជំងឺរលាកសន្លាក់ឆ្អឹង;
ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីត - ដើម្បីបំបាត់ការឈឺចាប់និងការរលាក;
ការចាក់ថ្នាំ glucocorticosteroids ខាងក្នុង - ដើម្បីបំបាត់ការឈឺចាប់និងការរលាក;
ការចាក់បញ្ចូលអាស៊ីត hyaluronic នៅខាងក្នុង។
ថ្នាំ Corticosteroids ពន្យារការបង្កើតឡើងវិញជាលិកា និងបំផ្លាញជាលិកាសាច់ដុំ ដូច្នេះចំនួននៃការចាក់បញ្ចូលក្នុងសន្លាក់មួយមិនគួរលើសពី 3-4 ក្នុងរយៈពេលមួយឆ្នាំ។
នៅដំណាក់កាលទី II និង III នៃជំងឺរលាកសន្លាក់ឆ្អឹង ការព្យាបាលវះកាត់អាចត្រូវបានទាមទារ៖
កំទេចកំទី Arthroscopic - ការយកចេញនៃភាគល្អិតដែលស្លាប់នៃឆ្អឹងខ្ចីពីបែហោងធ្មែញរួមគ្នាដែលបណ្តាលឱ្យឈឺចាប់;
Osteotomy - ឆ្អឹងដែលបង្កើតជាសន្លាក់ត្រូវបាន sawed ហើយបន្ទាប់មកតភ្ជាប់ឡើងវិញដូច្នេះការបែងចែកនៃបន្ទុកមេកានិចនៅក្នុងសន្លាក់ដែលរងផលប៉ះពាល់ត្រូវបានធ្វើឱ្យប្រសើរឡើង។
នៅដំណាក់កាលក្រោយនៃជំងឺ arthrosis នៅពេលដែលឆ្អឹងខ្ចីត្រូវបានបំផ្លាញទាំងស្រុង វាចាំបាច់ក្នុងការអនុវត្ត arthrodesis - ការយកចេញនៃសំណល់នៃជាលិកាឆ្អឹងខ្ចីបន្ទាប់ពីនោះឆ្អឹងបានប្រសព្វគ្នាទៅវិញទៅមកហើយជាបន្តបន្ទាប់មិនមានចលនាណាមួយកើតឡើងនៅក្នុងតំបន់នៃ អតីតរួមគ្នា។ ការជំនួសសន្លាក់ពេញលេញ ឬដោយផ្នែក។
បន្ថែម។ដើម្បីបំបាត់ការឈឺចាប់ មួន និងជែលដែលមានឥទ្ធិពលថ្នាំស្ពឹក និងប្រឆាំងនឹងការរលាកត្រូវបានប្រើប្រាស់។ វេជ្ជបណ្ឌិតក៏អាចចេញវេជ្ជបញ្ជាឱ្យប្រើ corsets orthopedic ពិសេស បន្ទះជង្គង់ និង insoles ។
ការព្យាបាលដោយចលនា: electrosleep, electrophoresis ជាមួយនឹងដំណោះស្រាយ 5% នៃ novocaine យោងតាមវិធីសាស្ត្រ Vermeule, ការចាក់ម្ជុលវិទ្យាសាស្ត្រ, ការព្យាបាលដោយប្រើមីក្រូវ៉េវ, ការព្យាបាលដោយប្រើអុកស៊ីសែន hyperbaric, ការព្យាបាលដោយ diadynamic, ការព្យាបាលដោយ amplipulse, ការព្យាបាលដោយម៉ាញេទិក, ultraphonophoresis, ការ irradiation អ៊ុលត្រាវីយូឡេ, ការព្យាបាលដោយឡាស៊ែរ, ការព្យាបាលដោយប្រើ quantum, ការប្រើប្រាស់ប៉ារ៉ាហ្វីន និងប៉ារ៉ាហ្វីន។ ការព្យាបាលដោយប្រើបាឡេ៖ រ៉ាដុន អ៊ីដ្រូសែនស៊ុលហ្វីត សូដ្យូមក្លរួ turpentine ងូតទឹកអ៊ីយ៉ូត-ប្រូមីន។
ការព្យាបាលស្ប៉ា: Berdyansk, Evpatoria, Odessa, Saki, Sochi, Tskaltubo, Mironovka, Khmelnik, Essentuki, Jety-Oguz, Pyatigorsk ។
តើអ្នកអាចធ្វើអ្វីបាន?
សកម្មភាពរាងកាយ។នៅពេលដែលមានការឈឺចាប់នៅក្នុងសន្លាក់មនុស្ស, ជាក្បួន, ព្យាយាមកំណត់ចលនានៅក្នុងវានិងការពារវាពីសកម្មភាពរាងកាយ។ ប៉ុន្តែតាមពិត ការព្យាបាលរាងកាយសម្រាប់ជំងឺសន្លាក់ឆ្អឹងគឺចាំបាច់ណាស់! វាធ្វើអោយប្រសើរឡើងនូវអាហារូបត្ថម្ភនៃឆ្អឹងខ្ចីជួយបន្ថយការកន្ត្រាក់សាច់ដុំនិងធ្វើអោយប្រសើរឡើងនូវការផលិតសារធាតុរាវ synovial ។ ប្រភេទនៃជំងឺរលាកសន្លាក់ឆ្អឹងនីមួយៗមានសំណុំលំហាត់ផ្ទាល់ខ្លួន។ ឧទាហរណ៍។ សម្រាប់ជំងឺ gonarthrosis វាមានប្រយោជន៍ក្នុងការធ្វើលំហាត់ប្រាណ "កង់" ខណៈពេលកំពុងដេក ហើយសម្រាប់ coxarthrosis វាមានប្រយោជន៍ក្នុងការពត់ខ្លួនពេលអង្គុយលើកៅអី។ ប៉ុន្តែមុនពេលអ្នកចាប់ផ្តើមថ្នាក់ សូមពិគ្រោះជាមួយវេជ្ជបណ្ឌិតរបស់អ្នក ឬគ្រូបង្ហាត់ពីការព្យាបាលដោយលំហាត់ប្រាណ។
ការហែលទឹកមានប្រយោជន៍សម្រាប់គ្រប់ប្រភេទនៃជំងឺរលាកសន្លាក់ឆ្អឹង។
ការរត់យូរ លោត អង្គុយ ដើរយូរ ជាពិសេសលើផ្ទៃមិនស្មើគ្នា និងជណ្តើរដែលមានជំងឺពុកឆ្អឹង នាំឱ្យមានគ្រោះថ្នាក់។
ដើម្បីពន្យឺតការបំផ្លាញសន្លាក់ និងធ្វើអោយស្ថានភាពនៃជំងឺរលាកសន្លាក់ឆ្អឹងប្រសើរឡើង សូមប្រកាន់ខ្ជាប់នូវច្បាប់ខាងក្រោម៖
ជៀសវាងការនៅក្នុងទីតាំងមួយក្នុងរយៈពេលយូរ : squatting, ឈរ;
សម្រាប់ជំងឺរលាកសន្លាក់ឆ្អឹងនៃសន្លាក់ត្រគាកនិងជង្គង់សូមប្រើអំពៅដើម្បីកាត់បន្ថយបន្ទុក;
ប្រសិនបើអ្នកលើសទម្ងន់, ត្រូវប្រាកដថាដើម្បីកាត់បន្ថយវាទៅទម្ងន់ធម្មតា;
ជៀសវាងការត្រជាក់នៃសន្លាក់;
ជៀសវាងការងារផ្ទះដែលធ្វើឱ្យមានភាពតានតឹងលើសន្លាក់ដែលឈឺ៖ សង្កត់សម្លៀកបំពាក់ លើកទម្ងន់ បោកគក់កម្រាលឥដ្ឋ។ល។
កុំពាក់ស្បែកជើងដែលមានកែងជើងខ្ពស់ឬគ្មានកែងជើងទាល់តែសោះ;
កម្ចាត់គ្រឿងសង្ហារឹមទន់ ៗ : សាឡុងគ្រែ;
កៅអី និងកៅអីដៃគួរមានកម្ពស់ដូចដែលពេលអ្នកអង្គុយ ជង្គង់របស់អ្នកទាបជាងត្រគាករបស់អ្នកបន្តិច។
ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃ
ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃគឺជាជំងឺជាលិកាភ្ជាប់ដែលប៉ះពាល់ដល់សន្លាក់តូចៗជាចម្បង។
អាស្រ័យលើការចែកចាយ ជំងឺរលាកសន្លាក់ឆ្អឹងត្រូវបានបែងចែកជា៖
Monoarthritis - សន្លាក់មួយត្រូវបានប៉ះពាល់;
Oligoarthritis - សន្លាក់ពីរត្រូវបានប៉ះពាល់;
Polyarthritis - សន្លាក់បីឬច្រើនត្រូវបានប៉ះពាល់។
មានបីដំណាក់កាលនៃជំងឺ៖
ដំណាក់កាលទី 1 - ហើម bursae ដែលនាំឱ្យមានការឈឺចាប់ កំដៅ និងហើមជុំវិញសន្លាក់។
ដំណាក់កាលទី II - ការបង្រួមនៃភ្នាស synovial;
ដំណាក់កាលទី III - ការកើនឡើងនៃការឈឺចាប់ ការខូចទ្រង់ទ្រាយសន្លាក់ និងការបាត់បង់ការចល័ត។
ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃត្រូវបានចាត់ថ្នាក់មុខងារដូចខាងក្រោមៈ
ថ្នាក់ I - សេវាកម្មខ្លួនឯង សកម្មភាពមិនអាជីព និងវិជ្ជាជីវៈត្រូវបានរក្សាទុកយ៉ាងពេញលេញ។
ថ្នាក់ II - សកម្មភាពថែទាំខ្លួនឯង និងវិជ្ជាជីវៈត្រូវបានរក្សាទុក សកម្មភាពមិនមែនវិជ្ជាជីវៈត្រូវបានកំណត់។
ថ្នាក់ III - សេវាកម្មខ្លួនឯងត្រូវបានរក្សាទុក សកម្មភាពមិនមែនវិជ្ជាជីវៈ និងវិជ្ជាជីវៈត្រូវបានកំណត់។
ថ្នាក់ IV - សកម្មភាពសេវាកម្មខ្លួនឯង សកម្មភាពមិនអាជីព និងវិជ្ជាជីវៈត្រូវបានកំណត់។
ផលវិបាក៖ amyloidosis ប្រព័ន្ធអនុវិទ្យាល័យ, arthrosis ទីពីរ, atherosclerosis, ពុកឆ្អឹង, osteonecrosis, រោគសញ្ញាផ្លូវរូងក្រោមដី, អស្ថេរភាពនៃឆ្អឹងខ្នងមាត់ស្បូន។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃជំងឺរលាកសន្លាក់ឆ្អឹង៖
មូលហេតុនៃជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃនៅមិនទាន់ដឹងនៅឡើយ។ ប៉ុន្តែការផ្សារភ្ជាប់គ្នារវាងជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃ និងកត្តាខាងក្រោមត្រូវបានកំណត់៖
ទំនោរហ្សែន;
ជំងឺឆ្លង៖ មេរោគស្រឡទែន, កញ្ជ្រឹល, ការឆ្លងមេរោគ syncytial ផ្លូវដង្ហើម, មេរោគរលាកថ្លើមប្រភេទ B, វីរុស Herpes simplex, herpes zoster, cytomegalovirus, មេរោគ Epstein-Barr, មេរោគ T-lymphotropic;
ការស្រវឹង;
ការថយចុះកម្តៅយូរ;
ជំងឺលើសឈាម;
ភាពតានតឹង។
តើរោគសញ្ញាអ្វីដែលបង្ហាញពីការរលាកសន្លាក់?
រោគសញ្ញាចម្បងគឺការរលាកនិងហើមនៃសន្លាក់ដែលរងផលប៉ះពាល់។ លើសពីនេះទៅទៀតសន្លាក់ត្រូវបានប៉ះពាល់ដោយស៊ីមេទ្រី - ប្រសិនបើសន្លាក់នៅលើដៃម្ខាងត្រូវបានប៉ះពាល់នោះសន្លាក់ដូចគ្នានឹងត្រូវបានប៉ះពាល់នៅលើដៃផ្សេងទៀត។ ការឈឺចាប់នៃជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃគឺថេរនិងកាន់តែខ្លាំងជាមួយនឹងចលនា។ ភាពរឹងនៅពេលព្រឹកនៅក្នុងសន្លាក់លេចឡើង មានរយៈពេលយ៉ាងហោចណាស់ 1 ម៉ោង។ ក្នុង 20% នៃអ្នកជំងឺ "ដុំពក" លេចឡើង - ដុំពកនៅតំបន់កែងដៃ។
រោគសញ្ញាទូទៅផ្សេងទៀតគឺ អស់កម្លាំង ទន់ខ្សោយ គ្រុនក្តៅទាប ឈឺចាប់ពេលអង្គុយយូរ ឈឺសាច់ដុំ បាត់បង់ចំណង់អាហារ ធ្លាក់ទឹកចិត្ត ស្រកទម្ងន់ ស្លេកស្លាំង ត្រជាក់ ឬញើសបាតដៃ និងជើង និងការផលិតទឹកភ្នែក និងទឹកមាត់មិនគ្រប់គ្រាន់។ .
នៅដំណាក់កាលក្រោយនៃជំងឺប្រព័ន្ធសរសៃប្រសាទនិងសរីរាង្គផ្សេងទៀតអាចរងផលប៉ះពាល់។
ការបង្ហាញខាងក្រៅនៃជំងឺរលាកសន្លាក់ឆ្អឹង៖
ពីប្រព័ន្ធសរសៃឈាមបេះដូង: រលាកស្រោមបេះដូង, រលាកសរសៃឈាម, ជំងឺសន្ទះ granulomatous, atherosclerosis;
ប្រព័ន្ធផ្លូវដង្ហើម: pleurisy, ជំងឺ interstitial;
ស្បែក: ដុំពកនៃសន្លាក់, ក្រាស់និង hypotrophy, vasculitis, livedo reticularis;
ប្រព័ន្ធប្រសាទ: ជំងឺសរសៃប្រសាទបង្ហាប់, សរសៃប្រសាទសរសៃប្រសាទ, ជម្ងឺ mononeuritis ច្រើន, ជំងឺ myelitis មាត់ស្បូន;
សរីរាង្គដែលមើលឃើញ: keratoconjunctivitis ស្ងួត episcleritis, scleritis, keratopathy ដំបៅគ្រឿងកុំព្យូទ័រ;
តំរងនោម៖ amyloidosis, vasculitis, nephritis, nephropathy NSAID;
ឈាម៖ ភាពស្លេកស្លាំង, thrombocytosis, neutropenia ។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
ជំងឺរលាកសន្លាក់ឆ្អឹងត្រូវបានព្យាបាលដោយគ្រូពេទ្យជំនាញខាងឈឺសន្លាក់។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការពិនិត្យសន្លាក់;
Palpation នៃកូនកណ្តុរ។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
ការវិភាគទូទៅនៃឈាម;
ការវិភាគទឹកនោមទូទៅ;
គីមីវិទ្យាឈាម;
ការធ្វើតេស្តឈាមសម្រាប់កត្តាឈឺសន្លាក់ឆ្អឹង;
អង់ទីករ titer ទៅ cyclic citrulline-containing peptide ។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
ការថតកាំរស្មី;
ការពិនិត្យសារធាតុរាវ synovial ។
តើត្រូវការការព្យាបាលបែបណាសម្រាប់ជំងឺរលាកសន្លាក់ឆ្អឹង?
មូលដ្ឋាន។ការព្យាបាលជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃត្រូវបានអនុវត្តជាមួយនឹងក្រុមថ្នាំដូចខាងក្រោម:
ថ្នាំមូលដ្ឋាន: methotrexate, leflunomide, sulfasalazine, ថ្នាំមាស, D-penicillamine, ថ្នាំ aminoquinoline;
ថ្នាំ Glucocorticosteroids;
ថ្នាំជីវសាស្រ្ត។
ប្រសិនបើការឈឺចាប់ធ្ងន់ធ្ងរមិនបណ្តាលមកពីការរលាក ប៉ុន្តែដោយសារការខូចខាតដល់ឆ្អឹងខ្ចី ការជំនួសសន្លាក់ត្រូវបានអនុវត្ត។
បន្ថែម។ប្រើផងដែរក្នុងការព្យាបាលជំងឺរលាកសន្លាក់ឆ្អឹង៖
វគ្គសិក្សា Plasmapheresis;
ការបង្ហូរចេញនៃបំពង់ lymphatic thoracic;
Lymphocytopheresis;
វិទ្យុសកម្មនៃជាលិកា lymphoid;
ការត្រៀមកាល់ស្យូមនិងវីតាមីន D;
ការចាក់បញ្ចូលតាមសរសៃឈាមនៃអរម៉ូន corticosteroid;
ការព្យាបាលដោយប្រើគ្រីស្តាល់។
ការព្យាបាលដោយចលនា: ការ irradiation អ៊ុលត្រាវីយូឡេ, ការព្យាបាលដោយ UHF, electrophoresis នៃ dimethyl sulfoxide, ជាតិកាល់ស្យូម, salicylates, phonophoresis នៃ hydrocortisone, ការព្យាបាលដោយម៉ាញេទិក, ការព្យាបាលដោយ SMT, ចរន្តឌីណាមិច, ចរន្តជីពចរ, inductothermy, កម្មវិធីភក់, ការព្យាបាលដោយប្រទាលមុខ: ស៊ុលហ្វីត, ការងូតទឹករ៉ាដុន។
ការព្យាបាលស្ប៉ា៖ Sernovodsk, Pyatigorsk, Sergievskie mineral water, Kemeri, Sochi, Tskhaltubo, Belokurikha, Khmelnik, Slavyansk, Staraya Russa, Ust-Kachka, Goryachiy Klyuch, Saki, Berdyansk, Odessa, Uchum, Tambukan, Karachi, Lipetsk
តើអ្នកអាចធ្វើអ្វីបាន?
របបអាហារ។អាហារូបត្ថម្ភត្រឹមត្រូវសម្រាប់ជំងឺរលាកសន្លាក់ឆ្អឹងជួយកាត់បន្ថយការរលាកកាត់បន្ថយឥទ្ធិពលនៃអាឡែហ្ស៊ីលើរាងកាយនិងធ្វើឱ្យការរំលាយអាហារមានលក្ខណៈធម្មតា។
នៅក្នុងដំណាក់កាលសកម្មនៃជំងឺនេះវាត្រូវបានផ្ដល់អនុសាសន៍ឱ្យលុបចោលកាបូអ៊ីដ្រាតដែលអាចរំលាយបានយ៉ាងងាយស្រួល: បង្អែម, ស្ករ, ទឹកឃ្មុំ, យៈសាពូនមី។ វាត្រូវបានណែនាំឱ្យកាត់បន្ថយការទទួលទានអំបិលដល់ 5 ក្រាមក្នុងមួយថ្ងៃ។ អ្នកក៏ត្រូវបង្កើនបរិមាណអាហារសម្បូរប៉ូតាស្យូមនៅក្នុងរបបអាហាររបស់អ្នកផងដែរ៖ apricots ស្ងួត prunes បន្លែបៃតង។
នៅពេលព្យាបាលជាមួយ glucocorticosteroids វាចាំបាច់ក្នុងការបង្កើនការទទួលទានប្រូតេអ៊ីន។ អាហារដែលបានណែនាំដែលមានជាតិកាល់ស្យូមខ្ពស់៖ ឈីស ឈីក្រុម Fulham ប្រូខូលី។
អាហារដែលជក់បារី ខ្លាញ់ ហឹរ និងចៀន មិនត្រូវបានរាប់បញ្ចូលនោះទេ។
វាជាការប្រសើរក្នុងការចម្អិនម្ហូបដោយចំហុយ ឬដោយស្ងោរ។ អាហារតូចៗ ៥-៦ ដងក្នុងមួយថ្ងៃត្រូវបានណែនាំ។
សកម្មភាពរាងកាយ។អស់រយៈពេលជាយូរមកហើយវាត្រូវបានគេជឿថាសកម្មភាពរាងកាយត្រូវបាន contraindicated នៅក្នុងជំងឺរលាកសន្លាក់ឆ្អឹង។ ប៉ុន្តែឥឡូវនេះ អ្នកវិទ្យាសាស្ត្របានបង្ហាញថា អ្នកមានជំងឺរលាកសន្លាក់អាចនិងគួរធ្វើលំហាត់ប្រាណ។ លំហាត់ប្រាណ ហាត់ប្រាណ ដើរ 30 នាទីក្នុងមួយថ្ងៃ និងហែលទឹកមានប្រយោជន៍ជាពិសេស។ វាមានតម្លៃមិនរាប់បញ្ចូលការរត់ និងលំហាត់កម្លាំងជាមួយនឹងការលើកទម្ងន់។
រោគប្រគ្រីវ
ជំងឺរលាកសន្លាក់ហ្គោដគឺជាជំងឺរួមគ្នាដែលបណ្តាលមកពីការទម្លាក់អំបិលអាស៊ីតអ៊ុយរិក។
ជំងឺរលាកសន្លាក់ហ្គោដត្រូវបានបែងចែកទៅជាបឋម ពោលគឺលេចឡើងដោយខ្លួនឯង និងបន្ទាប់បន្សំ វិវត្តន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺផ្សេងៗ។
យោងតាមយន្តការនៃការប្រមូលផ្តុំអាស៊ីត uric, ជំងឺរលាកសន្លាក់ហ្គោអាចជា:
មេតាប៉ូលីស - ការបង្កើតអាស៊ីតអ៊ុយរិកច្រើនពេក;
តម្រងនោម - ពិបាកក្នុងការបញ្ចេញអាស៊ីតអ៊ុយរិច;
ប្រភេទចម្រុះ - ការរំខានដល់ការសំយោគនិងការដកអាស៊ីតអ៊ុយរិកចេញពីរាងកាយ។
យោងទៅតាមដំណើរការនៃជំងឺ ទម្រង់នៃជំងឺរលាកសន្លាក់ហ្គោដ ខាងក្រោមនេះត្រូវបានសម្គាល់៖
ការវាយប្រហារស្រួចស្រាវធម្មតានៃជំងឺរលាកសន្លាក់ហ្គោដ;
Pseudophlegmonous;
ឈឺសន្លាក់ឆ្អឹង;
ស្រួចស្រាវ;
នេះបើយោងតាមប្រភេទនៃ polyarthritis ឆ្លង - អាឡែស៊ី;
Psoriatic;
Asthenic;
រំលូតកូន;
ផ្នែកបន្ថែម។
ផលវិបាក៖ការដាច់នៃសរសៃពួរ និងសរសៃចងជុំវិញសន្លាក់ដែលមានជំងឺ ការវិវត្តនៃការខ្សោយតំរងនោមស្រួចស្រាវ ឬរ៉ាំរ៉ៃ urolithiasis រលាក pyelonephritis រ៉ាំរ៉ៃ hydronephrosis លើសឈាមសរសៃឈាម អាការជម្ងឺមេតាបូលីស ជំងឺពុកឆ្អឹង ជំងឺសរសៃឈាមបេះដូង។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃជំងឺរលាកសន្លាក់ហ្គោដ៖
លើសឈាមសរសៃឈាម;
លើសជាតិខ្លាញ់ក្នុងឈាម;
អាហារូបត្ថម្ភមិនល្អ៖ បរិភោគសាច់ក្រហមច្រើន សាច់ សណ្តែកសៀង សូកូឡា;
ការរំលោភបំពានកាហ្វេ កាកាវ;
ការញៀនស្រាជាពិសេសស្រាបៀរ;
ខ្សោយតំរងនោម;
កត្តាតំណពូជ;
របៀបរស់នៅសុខស្រួល។
តើរោគសញ្ញាអ្វីដែលបង្ហាញពីជំងឺរលាកសន្លាក់ហ្គោដ?
រោគសញ្ញាច្បាស់លាស់នៃជំងឺរលាកសន្លាក់ហ្គោដ គឺជាការវាយប្រហារនៃការឈឺចាប់ធ្ងន់ធ្ងរនៅក្នុងសន្លាក់ ដែលភាគច្រើនកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការផឹកស្រា ឬទទួលទានច្រើនពេក។ ការឈឺចាប់ត្រូវបានអមដោយការឡើងក្រហម ហើម និងអារម្មណ៍នៃកំដៅនៅក្នុងសន្លាក់។
ការវាយប្រហារនៃជំងឺរលាកសន្លាក់ហ្គោដកើតឡើងជាញឹកញាប់បំផុតនៅពេលយប់។ ការឈឺចាប់កាន់តែខ្លាំងសូម្បីតែពីការប៉ះស្រាល។
ក្នុងករណីខ្លះ tophi លេចឡើងនៅក្រោមស្បែកនៃសន្លាក់ឬនៅជុំវិញ auricle - ដុំពណ៌សដែលជាបណ្តុំនៃគ្រីស្តាល់អាស៊ីតអ៊ុយរិក។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
ប្រសិនបើអ្នកសម្គាល់ឃើញរោគសញ្ញានៃជំងឺរលាកសន្លាក់ហ្គោដ សូមពិគ្រោះជាមួយគ្រូពេទ្យជំនាញខាងឈឺសន្លាក់ឆ្អឹង។ ការសង្កេតដោយ nephrologist ក៏ចាំបាច់ផងដែរ។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការពិនិត្យសន្លាក់;
ការត្រួតពិនិត្យវត្តមានរបស់ tophi ។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
ការវិភាគទូទៅនៃឈាម;
ការវិភាគទឹកនោមទូទៅ;
គីមីវិទ្យាឈាម;
គំរូរបស់ Reberg និង Zimnitsky ។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
ការថតកាំរស្មី;
ការចាក់ម្ជុលវិទ្យាសាស្ត្រ និងមីក្រូទស្សន៍រាងប៉ូលនៃសារធាតុរាវ synovial ។
តើត្រូវការការព្យាបាលអ្វីខ្លះសម្រាប់ជំងឺរលាកសន្លាក់ហ្គោដ?
មូលដ្ឋាន។ដើម្បីបំបាត់ការវាយប្រហារស្រួចស្រាវ សូមប្រើ៖
ខូលឈីស៊ីន;
ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីត;
ថ្នាំ Glucocorticosteroid ។
ក្រៅពីភាពធ្ងន់ធ្ងរ ការព្យាបាលមានគោលបំណងធ្វើឱ្យការសំយោគ និងការបញ្ចេញអាស៊ីតអ៊ុយរិកមានលក្ខណៈធម្មតា។ សម្រាប់គោលបំណងនេះប្រើ៖
ថ្នាំបញ្ចុះទឹកនោម គឺជាថ្នាំដែលកាត់បន្ថយការសំយោគអាស៊ីតអ៊ុយរិក។
ថ្នាំ Uricosuric គឺជាថ្នាំដែលបង្កើនការបញ្ចេញអាស៊ីត uric ពីរាងកាយ។
ប្រសិនបើមានប្រាក់បញ្ញើដ៏ធំនៃគ្រីស្តាល់អាស៊ីត uric នោះ ការដកវះកាត់ត្រូវបានណែនាំ។
ការព្យាបាលដោយចលនា: ការ irradiation រលកមធ្យម ការព្យាបាលដោយម៉ាញេទិក ការព្យាបាលដោយឡាស៊ែរ ការព្យាបាលដោយ electrophoresis ការព្យាបាលដោយ EHF ការព្យាបាលដោយ UHF ការព្យាបាលដោយ quantum ការព្យាបាលដោយភក់ ការព្យាបាលដោយ balneotherapy៖ radon អ៊ីដ្រូសែនស៊ុលហ្វីត ការងូតទឹកអំបិល ការផឹកសូដ្យូមប៊ីកាបូណាត និងទឹកសារធាតុរ៉ែសូដ្យូមស៊ុលហ្វាត។
ការព្យាបាលស្ប៉ា៖ Tinaki, Yalta, Yangan-Tau, Truskavets, Belokurikha, Pyatigorsk ។
តើអ្នកអាចធ្វើអ្វីបាន?
របបអាហារ. ប្រសិនបើអ្នកមានជំងឺរលាកសន្លាក់ហ្គោដ របបអាហារគួរតែត្រូវបានអនុវត្តតាមពេញមួយជីវិតរបស់អ្នក។ គោលដៅសំខាន់នៃរបបអាហារគឺកំណត់ការទទួលទានសារធាតុ purines ទៅក្នុងខ្លួន។
ប្រូតេអ៊ីនអាចត្រូវបានគេប្រើប្រាស់ក្នុងអត្រា 0,8-1 ក្រាមនៃប្រូតេអ៊ីនក្នុង 1 គីឡូក្រាមនៃទំងន់។
សាច់មាន់ ទួរគី ទន្សាយ និងត្រីត្រូវបានអនុញ្ញាតតែក្នុងទម្រង់ស្ងោរ ហើយមិនលើសពី 2 ដងក្នុងមួយសប្តាហ៍។

សកម្មភាពរាងកាយ។លំហាត់ប្រាណបន្ថយល្បឿននៃការបញ្ចេញអំបិលអាស៊ីតអ៊ុយរិកក្នុងសន្លាក់ និងជំរុញការបញ្ចេញអាស៊ីតអ៊ុយរិកចេញពីរាងកាយ ដូច្នេះវាមានប្រយោជន៍ខ្លាំងណាស់សម្រាប់ជំងឺរលាកសន្លាក់ហ្គោដ។ ក្នុងអំឡុងពេលនៃការលើកលែងទោស ចូរដើរជារៀងរាល់ថ្ងៃរយៈពេល 30-40 នាទី ទៅហែលទឹក ជិះស្គី និងហ្គេមសកម្ម។
វាក៏ចាំបាច់ផងដែរក្នុងការអនុវត្តការព្យាបាលដោយលំហាត់ប្រាណស្មុគស្មាញលើសន្លាក់ដែលរងផលប៉ះពាល់។ ការបត់បែន ការពង្រីក និងការលាតសន្ធឹងនៃសន្លាក់ឈឺមានប្រយោជន៍ជាពិសេស។
ជំងឺ Osteochondrosis
Osteochondrosis គឺជាជំងឺរ៉ាំរ៉ៃនៃឆ្អឹងខ្នងដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការផ្លាស់ប្តូរ degenerative នៅក្នុងឌីស intervertebral ។
អាស្រ័យលើទីតាំងនៃជំងឺមាន៖
Osteochondrosis នៃឆ្អឹងខ្នងមាត់ស្បូន;
Osteochondrosis នៃឆ្អឹងខ្នង thoracic;
Osteochondrosis នៃឆ្អឹងខ្នង lumbosacral;
osteochondrosis ទូទៅ - ផ្នែកជាច្រើននៃឆ្អឹងខ្នងត្រូវបានប៉ះពាល់។
មានដំណាក់កាលជាច្រើនក្នុងអំឡុងពេលនៃជំងឺនេះ:
ដំណាក់កាល Preclinical - សញ្ញាគ្លីនិកនៃការខូចទ្រង់ទ្រាយឌីសគឺអវត្តមាន ឬស្រាលខ្លាំង។
ដំណាក់កាលនៃការផ្លាស់ប្តូរនៅក្នុង nucleus pulposus;
ការដាច់នៃក្រវ៉ាត់ fibrous ជាមួយ protrusion នៃក្លនលូន;
ការជំនួសជាលិកាឌីស intervertebral ជាមួយនឹងស្លាកស្នាម។
ផលវិបាក៖កោង និងកម្រិតនៃចលនានៃឆ្អឹងខ្នង ការរំខានដល់អារម្មណ៍ ភាពទន់ខ្សោយនៃសាច់ដុំរហូតដល់ខ្វិន។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃជំងឺ osteochondrosis៖
របៀបរស់នៅសុខស្រួល;
លើសទម្ងន់;
ការជក់បារី;
បង្កើនសកម្មភាពរាងកាយ;
ការងារដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការលើកធ្ងន់, ការផ្លាស់ប្តូរជាញឹកញាប់នៅក្នុងទីតាំងរាងកាយ: វេន, flexion និងផ្នែកបន្ថែម, ចលនា jerking និងការប៉ះពាល់នឹងរំញ័រ;
ជើងរាបស្មើ;
របួសឆ្អឹងខ្នង;
ឥរិយាបថខ្សោយ;
អាហារូបត្ថម្ភមិនល្អ: កង្វះប្រូតេអ៊ីននិងមីក្រូធាតុ, កង្វះសារធាតុរាវ;
ជំងឺឆ្លង;
ជំងឺមេតាប៉ូលីស;
ជំងឺនៃប្រព័ន្ធ endocrine;
ភាពតានតឹង;
ពិការភាពឆ្អឹងខ្នងពីកំណើត;
កត្តាតំណពូជ;
ការផ្លាស់ប្តូរទាក់ទងនឹងអាយុ។
តើរោគសញ្ញាអ្វីខ្លះដែលបង្ហាញពីជំងឺ osteochondrosis?
រោគសញ្ញានៃជំងឺ osteochondrosis អាស្រ័យលើទីតាំងនៃជំងឺ៖
osteochondrosis មាត់ស្បូន - បង្ហាញដោយការឈឺក្បាល, កាន់តែធ្ងន់ធ្ងរដោយចលនាក្បាល, វិលមុខពេលបង្វិលក្បាល, ឈឺករាលដាលដល់ស្មា, ដៃនិងទ្រូង, រោទ៍នៅក្នុងត្រចៀក, ចំណុចនៅក្នុងភ្នែក, ការថយចុះការស្តាប់, ស្អកនៃសំលេង, មានកំណត់។ ចលនាអណ្តាត ការកើនឡើងសម្ពាធសរសៃឈាម និងបញ្ហារសើប។
osteochondrosis thoracic - បង្ហាញខ្លួនវាថាជាការឈឺចាប់នៅក្នុងទ្រូងនិងនៅក្រោម blades ស្មា, កាន់តែធ្ងន់ធ្ងរដោយការដកដង្ហើមនិងចលនា, ស្ពឹកនៅតំបន់ទ្រូង, ការឈឺចាប់ជាមួយនឹងដង្ហើមជ្រៅនិងពេលខ្លះការឈឺចាប់នៅក្នុងក្រពះបេះដូងឬថ្លើម។
osteochondrosis lumbosacral - បង្ហាញដោយការឈឺចាប់នៅក្នុងតំបន់ lumbar, កាន់តែធ្ងន់ធ្ងរដោយចលនានិងការធ្វើលំហាត់ប្រាណ, ការឈឺចាប់និងការរំខានអារម្មណ៍នៅក្នុងជើង។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
ការព្យាបាល osteochondrosis ត្រូវបានអនុវត្តដោយអ្នកជំនាញខាងសរសៃប្រសាទឬអ្នកជំនាញខាងឆ្អឹងខ្នង - អ្នកឯកទេសតូចចង្អៀតតែនៅក្នុងជំងឺនៃឆ្អឹងខ្នងប៉ុណ្ណោះ។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការសង្កេតនៃការដើរ, ឥរិយាបថ, ចលនា;
ការសិក្សាអំពីរ៉ាឌីកាល់ metacarpal, ulnar, flexion និង extension reflexes;
ការធ្វើតេស្តភាពរសើបនៃការឈឺចាប់។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
ការវិភាគទូទៅនៃឈាម;
ការវិភាគទឹកនោមទូទៅ;
គីមីវិទ្យាឈាម។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
កាំរស្មីអ៊ិចនៃឆ្អឹងខ្នង;
ការគណនា tomography នៃឆ្អឹងខ្នង;
រូបភាពម៉ាញ៉េទិចនៃឆ្អឹងខ្នង;
អ៊ុលត្រាសោន Doppler - រកឃើញការរំខាននៅក្នុងលំហូរឈាមតាមរយៈនាវាដែលផ្គត់ផ្គង់ខួរឆ្អឹងខ្នង;
Myelography គឺជាវិធីសាស្រ្តនៃការថតកាំរស្មីនៃឆ្អឹងខ្នងដោយប្រើភ្នាក់ងារកម្រិតពណ៌ដើម្បីរកមើលក្លនឆ្អឹងខ្នង intervertebral ។
តើការព្យាបាលអ្វីដែលចាំបាច់សម្រាប់ osteochondrosis?
មូលដ្ឋាន។ការព្យាបាលជំងឺ osteochondrosis រួមមានការរារាំងដំណើរការនៃការបំផ្លាញឌីស intervertebral បំបាត់ការរលាក និងកាត់បន្ថយការឈឺចាប់។ សំរាបគោលបំណងនេះ:
ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីត;
ការទប់ស្កាត់ Novocaine និង lidocaine;
ការចាក់ថ្នាំស្តេរ៉ូអ៊ីតក្នុងសាច់ដុំ និងពោះវៀនធំ;
ថ្នាំ vasodilators ដែលធ្វើអោយប្រសើរឡើងនូវ microcirculation ឈាមនៅក្នុងការផ្តោតអារម្មណ៍ pathological, ធ្វើឱ្យដំណើរការមេតាប៉ូលីសធម្មតា, ស្តារកម្លាំងសរសៃប្រសាទ;
ថ្នាំបន្ធូរសាច់ដុំ - ចេញវេជ្ជបញ្ជាដើម្បីបំបាត់ការកន្ត្រាក់សាច់ដុំ;
Chondroprotectors ។
ក្នុងករណីខ្លះការព្យាបាលវះកាត់ត្រូវបានប្រើ៖
Discectomy - ការយកចេញនៃឌីស intervertebral ដែលរងផលប៉ះពាល់និងការបង្កើតសន្លាក់ថេររវាងឆ្អឹងកងជាប់គ្នា;
ការបញ្ចូលឆ្អឹងខ្នងដែលគាំទ្រ - ជាមួយនឹងវិធីសាស្រ្តនេះ ការដាក់បញ្ចូលនីកែល-ទីតានីញ៉ូម porous ត្រូវបានតំឡើងជំនួសឌីសដែលធានានូវភាពចល័តនៃឆ្អឹងខ្នង។
ស្ថេរភាពថាមវន្តនៃឆ្អឹងខ្នង - ការណែនាំនៃការផ្សាំស៊ីលីកុនរវាងដំណើរការឆ្អឹងខ្នងនៃឆ្អឹងខ្នងដោយហេតុនេះអាចដកបន្ទុកចេញពីឌីស intervertebral ដែលរងផលប៉ះពាល់។
ការបំភាយឡាស៊ែរនៃស្នូលឌីស - ការបំផ្លាញដោយឡាស៊ែរនៃស្នូលនៃឌីសដែលរងផលប៉ះពាល់ និងកាត់បន្ថយបរិមាណរបស់វា។ វិធីសាស្រ្តត្រូវបានប្រើនៅពេលដែលទំហំ herniation ឌីសមិនលើសពី 6 ម។
បន្ថែម:
វីតាមីន B - ត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីកែលម្អដំណើរការមេតាប៉ូលីសនៅក្នុងឆ្អឹងខ្នង;
ការអូសទាញឆ្អឹងខ្នង - នីតិវិធីនេះមានគោលបំណងបង្កើនចន្លោះ intervertebral បំបាត់ការឈឺចាប់ និងការស្ដារឡើងវិញនូវរូបរាងត្រឹមត្រូវនៃឆ្អឹងខ្នង។
ការព្យាបាលដោយរលក;
ការព្យាបាលដោយដៃ។
ការព្យាបាលដោយចលនា៖ការចាក់ម្ជុលវិទ្យាសាស្ត្រ ការព្យាបាលដោយម៉ាញេទិក អ៊ុលត្រាសោន ការព្យាបាលដោយឡាស៊ែរ ការព្យាបាលដោយប្រើកង់ទិច ការម៉ាស្សាដោយរំញ័រ ការព្យាបាលដោយកាំរស្មីយូវី ការព្យាបាលដោយ SMT ចរន្តឌីណាមិក ការរំញោចចរន្តអគ្គិសនីឆ្លងតាមស្បែក darsonvalization ការម៉ាស្សាក្រោមទឹក ការព្យាបាលដោយភក់ជាមួយនឹងអ៊ីដ្រូសែនស៊ុលហ្វីត sapropel ភក់ដីល្បាប់ ការព្យាបាលដោយប្រើបាលីនៈ អ៊ីដ្រូសែនស៊ុលហ្វីត, ក្លរួ - សូដ្យូម, អ៊ីយ៉ូត - ប្រូមីន, រ៉ាដុន, ងូតទឹក turpentine ។
ការព្យាបាលស្ប៉ា៖ Essentuki, Pyatigorsk, Berdyansk, Evpatoria, Odessa, Saki, Sochi, Tskhaltubo, Mironovka, Khmelnik, Dzhety-Oguz, Belokurikha, Sergievskie mineral waters, Goryachy Klyuch, Nalchik, Kuldur, Kuyalnik ។
តើអ្នកអាចធ្វើអ្វីបាន?
របបអាហារ។ជាអកុសល របបអាហាររបស់អ្នកជំងឺពិតជាមិនមានឥទ្ធិពលលើដំណើរនៃជំងឺ osteochondrosis នោះទេ។ ប៉ុន្តែវាជាការសំខាន់ក្នុងការចងចាំថាមួយនៃមូលហេតុចម្បងនៃជំងឺនេះគឺការធាត់។ ដូច្នេះហើយ ប្រសិនបើអ្នកលើសទម្ងន់ អ្នកត្រូវប្រកាន់ខ្ជាប់នូវច្បាប់របបអាហារ ដែលនឹងជួយកាត់បន្ថយវាឱ្យមកធម្មតាវិញ។ ញ៉ាំបន្លែ អាហារសម្បូរជាតិសរសៃ សាច់គ្មានខ្លាញ់ បសុបក្សី និងត្រី។ ជៀសវាងអាហារដែលមានជាតិកាបូអ៊ីដ្រាតខ្ពស់៖ បង្អែម នំខេក។
សកម្មភាពរាងកាយ។លំហាត់ព្យាបាលគឺជាវិធីសាស្រ្តសំខាន់នៃការព្យាបាលបែបអភិរក្សនៃជំងឺ osteochondrosis ។ ជាលទ្ធផលនៃការព្យាបាលដោយលំហាត់ប្រាណឈាមរត់បានប្រសើរឡើងការរំលាយអាហារនិងអាហារូបត្ថម្ភនៃឌីស intervertebral ត្រូវបានធ្វើឱ្យមានលក្ខណៈធម្មតាទំហំ intervertebral ត្រូវបានកើនឡើង corset សាច់ដុំត្រូវបានបង្កើតឡើងហើយការផ្ទុកនៅលើឆ្អឹងខ្នងត្រូវបានកាត់បន្ថយ។ សម្រាប់ប្រភេទជំងឺ osteochondrosis នីមួយៗ មានវិធីព្យាបាលលំហាត់ផ្សេងៗគ្នា។ ដំបូងអ្នកគួរធ្វើលំហាត់ប្រាណតែក្រោមការត្រួតពិនិត្យរបស់វេជ្ជបណ្ឌិតប៉ុណ្ណោះ បន្ទាប់មកធ្វើដោយខ្លួនឯងនៅផ្ទះ។ ចូលទៅក្នុងទម្លាប់នៃការអនុវត្តលំហាត់ព្យាបាលប្រចាំថ្ងៃ។
ច្បាប់គ្រួសារ៖
ជៀសវាងការផ្ទុកបញ្ឈរយូរ;
កុំកាន់ថង់ក្នុងដៃមួយ ចែកចាយបន្ទុកលើដៃទាំងពីរ។ វាជាការល្អបំផុតដើម្បីយកកាបូបស្ពាយជំនួសកាបូប។
លើកទម្ងន់ដោយប្រើតែជើងរបស់អ្នក អង្គុយដូចជាអ្នកលើកទម្ងន់។
ជៀសវាងការរងរបួសឆ្អឹងខ្នង;
គេងលើពូករឹងមធ្យម ប្រើខ្នើយឆ្អឹង;
កម្ពស់នៃកៅអីឬកៅអីដៃគួរតែត្រូវគ្នាទៅនឹងប្រវែងនៃជើងទាបដូច្នេះថាជើងសម្រាកនៅលើឥដ្ឋ;
ខ្នងរបស់អ្នកគួរសមល្អទល់នឹងខ្នងកៅអី។
ប្រសិនបើអ្នកមានការងារអង្គុយយូរ ចូរក្រោកឡើង ហើយលាតត្រដាងរៀងរាល់ ១៥-២០ នាទីម្តង។
ជំងឺពុកឆ្អឹង
ជំងឺពុកឆ្អឹង គឺជាជំងឺដែលបរិមាណនៃសម្ភារៈឆ្អឹងមានការថយចុះ កាត់បន្ថយដង់ស៊ីតេឆ្អឹង និងបង្កើនហានិភ័យនៃការបាក់ឆ្អឹង។
ជំងឺពុកឆ្អឹងត្រូវបានរកឃើញនៅក្នុង 30% នៃស្ត្រីនិង 23% នៃបុរសដែលមានអាយុលើសពី 50 ឆ្នាំ។
មានជម្ងឺពុកឆ្អឹងបឋមដែលវិវឌ្ឍន៍ជាដំណើរការឯករាជ្យ និងជំងឺពុកឆ្អឹងបន្ទាប់បន្សំដែលវិវឌ្ឍន៍ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺផ្សេងៗ
ជំងឺពុកឆ្អឹងបឋមត្រូវបានបែងចែកជាៈ
ជំងឺពុកឆ្អឹងក្រោយអស់រដូវ (ប្រភេទ I) - ការថយចុះការផលិតអរម៉ូនភេទប៉ះពាល់ដល់ស្ថានភាពនៃការរំលាយអាហារឆ្អឹង។
ជំងឺពុកឆ្អឹង Senile (ប្រភេទ II) - ការវិវត្តលើបុរសនិងស្ត្រីបន្ទាប់ពីអាយុ 70 ឆ្នាំ;
ជំងឺពុកឆ្អឹងអនីតិជន - ជំងឺពុកឆ្អឹងរបស់កុមារនិងមនុស្សវ័យជំទង់;
Idiopathic osteoporosis គឺជាជំងឺពុកឆ្អឹងនៃ etiology មិនស្គាល់ដែលវិវត្តចំពោះស្ត្រីមុនពេលអស់រដូវ និងចំពោះបុរសដែលមានអាយុចន្លោះពី 20 ទៅ 50 ឆ្នាំ។
ជំងឺពុកឆ្អឹងបន្ទាប់បន្សំត្រូវបានបែងចែកទៅជាការលេចឡើង:
សម្រាប់ជំងឺនៃប្រព័ន្ធ endocrine - ជំងឺទឹកនោមផ្អែម, hyperparathyroidism, thyrotoxicosis, acromegaly, hyperprolactinemia, hypercortisolism;
សម្រាប់ជំងឺឈឺសន្លាក់ឆ្អឹង - ជំងឺរលាកសន្លាក់រ៉ាំរ៉ៃ, ប្រព័ន្ធ lupus erythematosus, ankylosing spondylitis;
សម្រាប់ជំងឺនៃប្រព័ន្ធរំលាយអាហារ - ស្ថានភាពបន្ទាប់ពីការវះកាត់ក្រពះ, ខ្សោយការស្រូបយក, ជំងឺថ្លើមរ៉ាំរ៉ៃ;
ចំពោះជំងឺតំរងនោម - ការខ្សោយតំរងនោមរ៉ាំរ៉ៃ, អាស៊ីត tubular តំរងនោម;
សម្រាប់ជំងឺឈាម - myeloma, thalassemia, leukemia;
សម្រាប់ជំងឺនិងលក្ខខណ្ឌផ្សេងទៀត - ការសម្រាកលើគ្រែរយៈពេលវែង ជំងឺស្ទះសួតរ៉ាំរ៉ៃ ការសេពគ្រឿងស្រវឹង ជម្ងឺសរសៃប្រសាទ កង្វះអាហារូបត្ថម្ភ ការប្តូរសរីរាង្គ។
សម្រាប់ជំងឺហ្សែន;
បន្ទាប់ពីប្រើថ្នាំ glucocorticosteroids, ថ្នាំប្រឆាំងនឹងការប្រកាច់, ថ្នាំការពារភាពស៊ាំ, ថ្នាំអរម៉ូនដែលបញ្ចេញ gonadotropin, ថ្នាំ antacids ដែលមានផ្ទុកអាលុយមីញ៉ូម, អរម៉ូនទីរ៉ូអ៊ីត។
ផលវិបាក៖ការបាក់ឆ្អឹងនៃឆ្អឹងកងខ្នង ឆ្អឹងជំនីរ ឆ្អឹងកំភួនដៃ ការបាក់ឆ្អឹងត្រគាក។
នៅប្រទេសរុស្ស៊ីអត្រាមរណភាពនៃអ្នកជំងឺដែលមានការបាក់ឆ្អឹងត្រគាកក្នុងឆ្នាំដំបូងគឺ 35% ។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃជំងឺពុកឆ្អឹង៖
ស្រី;
អាយុលើសពី 50 ឆ្នាំ;
របៀបរស់នៅសុខស្រួល;
កំណើនខ្ពស់;
រាងកាយខ្សោយ;
ការមិនអត់ឱនបុគ្គលចំពោះផលិតផលទឹកដោះគោ;
របបអាហារខ្វះជាតិកាល់ស្យូម និងវីតាមីន D;
ការជក់បារី;
ផឹកស្រា និងកាហ្វេក្នុងបរិមាណច្រើន។
តើរោគសញ្ញាអ្វីខ្លះដែលបង្ហាញពីជំងឺពុកឆ្អឹង?
នៅក្នុងពាក់កណ្តាលនៃករណី ជំងឺពុកឆ្អឹងមានការរីកចម្រើនដោយគ្មានរោគសញ្ញាក្នុងរយៈពេលយូរ ហើយត្រូវបានគេរកឃើញក្នុងករណីមានការបាក់ឆ្អឹង។ ក្នុងករណីផ្សេងទៀត ជំងឺពុកឆ្អឹងបង្ហាញរាងដោយខ្លួនឯងថាជាការឈឺចាប់នៅក្នុងឆ្អឹងខ្នង thoracic និង lumbar ។ ជួនកាលការឈឺចាប់អាចកើតមានឡើងនៅសន្លាក់កជើង ឆ្អឹងជំនី និងឆ្អឹងអាងត្រគាក។ ការឈឺចាប់កាន់តែខ្លាំងជាមួយនឹងសកម្មភាពរាងកាយ ជាមួយនឹងការប្រែប្រួលនៃសម្ពាធបរិយាកាស និងអាកាសធាតុ។ ជំងឺពុកឆ្អឹងក៏បណ្តាលមកពីការខូចទ្រង់ទ្រាយឆ្អឹងខ្នង និងការថយចុះកម្ពស់ផងដែរ។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
ជំងឺពុកឆ្អឹងត្រូវបានព្យាបាលដោយគ្រូពេទ្យជំនាញខាងឆ្អឹង។ ការសង្កេតដោយអ្នកជំនាញខាង endocrinologist និង rheumatologist ក៏ចាំបាច់ផងដែរ។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការពិនិត្យនៃឥរិយាបថនិងសកម្មភាពម៉ូទ័រនៃឆ្អឹងខ្នង;
ការពិនិត្យ Anthropometric (ទម្ងន់, កម្ពស់, រង្វង់ទ្រូង, រង្វង់ពោះ);
Palpation នៃជួរឈរឆ្អឹងខ្នង។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
ការវិភាគទូទៅនៃឈាម;
ការវិភាគទឹកនោមទូទៅ;
ការធ្វើតេស្តឈាមជីវគីមី៖ ការត្រួតពិនិត្យជាតិកាល់ស្យូម, ផូស្វាត, ប្រូតេអ៊ីន, ប៊ីលីរុយប៊ីនសរុបនៅក្នុងឈាម;
ការកំណត់អរម៉ូនទីរ៉ូអ៊ីត;
ការធ្វើកោសល្យវិច័យនៃ iliac wing crest - ប្រសិនបើសង្ស័យថាមានជំងឺមហារីក។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
កាំរស្មីអ៊ិចនៃឆ្អឹងខ្នង;
ការគណនាឬរូបភាពម៉ាញេទិក;
ការស្រូបកាំរស្មី X ថាមពលពីរ - ការសិក្សាអំពីគ្រោងអ័ក្ស;
ការវាស់ដង់ស៊ីតេឆ្អឹង - ការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោននៃជាលិកាឆ្អឹង។
ត្រូវប្រាកដថាឆ្លងកាត់ densitometry ឆ្អឹង 1-2 ឆ្នាំបន្ទាប់ពីការអស់រដូវ។
តើត្រូវការការព្យាបាលអ្វីខ្លះសម្រាប់ជំងឺពុកឆ្អឹង?
មូលដ្ឋាន។ខាងក្រោមនេះត្រូវបានគេប្រើដើម្បីព្យាបាលជំងឺពុកឆ្អឹង៖
ភ្នាក់ងារដែលមានឥទ្ធិពលចម្រុះលើការរំលាយអាហារជាលិកាឆ្អឹង៖ ការត្រៀមកាល់ស្យូម និងវីតាមីន D សមាសធាតុ flavone ប្រូតេអ៊ីន ossein និង hydroxyapatite;
ថ្នាំដែលរារាំងការបំផ្លាញឆ្អឹង: អរម៉ូនអ៊ឹស្ត្រូសែន, កាល់ស៊ីតូនីន, ប៊ីសផូស្វ័រ, ការត្រៀមលក្ខណៈ strontium;
ភ្នាក់ងាររំញោចការបង្កើតឆ្អឹង៖ អំបិលហ្វ្លុយអូរីត អរម៉ូន somatotropic ។
បន្ថែម។ក្នុងករណីខ្លះ corsets ពិសេសត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីការពារជំងឺ Scoliosis ។
ការព្យាបាលដោយរំញ័រ - ជួយបង្កើនការផលិតអរម៉ូនលូតលាស់ និងពង្រឹងឆ្អឹង។
ការព្យាបាលដោយចលនា៖ការព្យាបាលដោយអ៊ុលត្រាសោន, អេឡិចត្រូហ្វីស, ការព្យាបាលដោយ SMT, ចរន្តឌីណាមិក, ការព្យាបាលដោយឡាស៊ែរ, ការព្យាបាលដោយប្រើកង់ទិច, ការព្យាបាលដោយប្រើហ្គាវ៉ាណូ, ការព្យាបាលដោយភក់, ការព្យាបាលដោយប្រើបាឡែនៈ អ៊ីដ្រូសែនស៊ុលហ្វីត, រ៉ាដុន, ងូតទឹក turpentine, ផឹកទឹកសារធាតុរ៉ែ។
ការព្យាបាលស្ប៉ា: Berdyansk, Druskininkai, Evpatoria, Krainka, Lipetsk, Nalchik, Odessa, Pyatigorsk, Saki, Svetlogorsk, Archman, Bakirovo, Baldone, Belokurikha, Tskaltubo, Khmelniki ។
តើអ្នកអាចធ្វើអ្វីបាន?
របបអាហារ។អាហារូបត្ថម្ភបានត្រឹមត្រូវមានសារៈសំខាន់ណាស់ក្នុងការព្យាបាលជម្ងឺពុកឆ្អឹង។ វាចាំបាច់ក្នុងការបំពេញតម្រូវការប្រចាំថ្ងៃនៃជាតិកាល់ស្យូម វីតាមីន D និងម៉ាញ៉េស្យូម។

ការទទួលទានសាច់ជាញឹកញាប់ដោយសារតែមាតិកាជាតិដែកខ្ពស់របស់វាធ្វើឱ្យការស្រូបយកជាតិកាល់ស្យូមថយចុះ។
សកម្មភាពរាងកាយ។ដង់ស៊ីតេឆ្អឹងដោយផ្ទាល់អាស្រ័យលើបន្ទុករាងកាយនៅលើឆ្អឹង ដូច្នេះការរក្សាសកម្មភាពរាងកាយគឺជាលក្ខខណ្ឌចម្បងមួយក្នុងការព្យាបាលជម្ងឺពុកឆ្អឹង។ ការដើរប្រចាំថ្ងៃរយៈពេល 30-40 នាទី យូហ្គា ហែលទឹក ជិះស្គី អេរ៉ូប៊ីក និងការរាំត្រូវបានណែនាំ។ ជៀសវាងការធ្វើលំហាត់ប្រាណដែលពាក់ព័ន្ធនឹងការពត់កោង និងបង្វិលឆ្អឹងខ្នង ក៏ដូចជាការលោត។
ច្បាប់គ្រួសារ:
ស្នាក់នៅក្នុងព្រះអាទិត្យឱ្យបានញឹកញាប់ - កាំរស្មីអ៊ុលត្រាវីយូឡេជំរុញការផលិតវីតាមីន D;
កុំលើករបស់ធ្ងន់ៗនៅពេលផ្ទុកវត្ថុ ចែកចាយទម្ងន់ឱ្យស្មើគ្នានៅក្នុងដៃទាំងពីរ។
ពិនិត្យមើលផ្ទះរបស់អ្នកសម្រាប់គ្រោះថ្នាក់នៃការរងរបួស៖ ដំឡើងដៃតាមជណ្តើរ កំរាលព្រំសុវត្ថិភាព និងខ្សែភ្លើងដែលជាប់គាំង កម្ចាត់កៅអីដែលរអិល និងរញ៉េរញ៉ៃ។
នៅក្នុងបន្ទប់ទឹក ដំឡើងរបារចាប់ និងប្រើកម្រាលកៅស៊ូ។
ពាក់ស្បែកជើងកែងជើងទាបដែលមានស្ថេរភាព។
Plantar fasciitis
Plantar fasciitis គឺជាជំងឺ degenerative នៃជាលិកាភ្ជាប់ plantar ដែលបណ្តាលឱ្យមានការឈឺចាប់នៅក្នុងតំបន់កែងជើងដែលបណ្តាលមកពីការលូតលាស់នៃជាលិកាឆ្អឹងនៅក្នុងទម្រង់នៃការកើនឡើង។
Plantar fasciitis ជារឿយៗត្រូវបានគេហៅថា "កែងជើង" ។
កត្តាហានិភ័យដែលនាំឱ្យមានការវិវត្តនៃ fasciitis plantar:
ជើងរាបស្មើ;
លើសទម្ងន់;
ជំងឺរលាកសន្លាក់ហ្គោដ;
ការបញ្ចេញសំឡេងច្រើនពេក (ការបញ្ច្រាសខាងក្នុងអំឡុងពេលដើរឬរត់) នៃជើង;
ជំងឺ Coxarthrosis;
របួសឆ្អឹងកែងជើង;
ជំងឺមេតាប៉ូលីស;
ជំងឺទឹកនោមផ្អែម;
បន្ទុកសំខាន់និងយូរនៅក្នុងតំបន់កែងជើង;
ជំងឺឆ្អឹងខ្នង;
ជំងឺរលាកសន្លាក់។
តើមានរោគសញ្ញាអ្វីខ្លះដែលបង្ហាញពីជំងឺរលាកសួត?
រោគសញ្ញាចម្បងនៃការរលាក plantar fasciitis គឺការឈឺចាប់នៅក្នុងតំបន់កែងជើងដែលកើតឡើងឬកាន់តែអាក្រក់ជាមួយនឹងសកម្មភាព។ ការឈឺចាប់ច្រើនតែលេចឡើងនៅពេលព្រឹក។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
Plantar fasciitis ត្រូវបានព្យាបាលដោយគ្រូពេទ្យជំនាញខាងឆ្អឹង។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
Palpation នៃតំបន់កែងជើង។
ការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍៖
ការវិភាគទូទៅនៃឈាម;
ការវិភាគទឹកនោមទូទៅ;
គីមីវិទ្យាឈាម។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
ការថតកាំរស្មី;
CT ស្កេន។
តើត្រូវការការព្យាបាលអ្វីខ្លះសម្រាប់ fasciitis plantar?
មូលដ្ឋាន។ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីតត្រូវបានប្រើដើម្បីបំបាត់ការឈឺចាប់និងការរលាក។ ប្រសិនបើការព្យាបាលនេះមិនអាចជួយបានទេនោះ glucocorticosteroids ត្រូវបានគេប្រើ: betamethasone ឬ hydrocortisone acetate ។
បន្ថែម។ប្រើក្នុងការព្យាបាលផងដែរ៖
ការព្យាបាលដោយរលក;
ការផលិតនៃ insoles បុគ្គលនិងការគាំទ្រ arch;
ការប្រើប្រាស់ orthoses នៅពេលយប់។
ប្រសិនបើគ្មានប្រសិទ្ធភាពពីវិធីសាស្ត្រខាងលើទេ ការព្យាបាលវះកាត់ត្រូវបានប្រើ - ការដកការលូតលាស់ឆ្អឹង និងការកាត់ចេញនៃជាលិកាដែលផ្លាស់ប្តូរ។
ការព្យាបាលដោយចលនា៖ ការព្យាបាលដោយអ៊ុលត្រាសោន ការព្យាបាលដោយឡាស៊ែរ ការព្យាបាលដោយប្រើកង់ទិច ការព្យាបាលដោយប្រើគ្រីស្តាល់ ការព្យាបាលដោយភក់ ការងូតទឹករ៉ែក្តៅ។
ការព្យាបាលស្ប៉ា៖ Sernovodsk, Pyatigorsk, Sergievskie Mineralnye Vody, Kemeri, Sochi, Tskhaltubo, Belokurikha, Khmelnik, Slavyansk, Staraya Russa, Ust-Kachka, Goryachiy Klyuch, Saki, Berdyansk, Odessa, Uchum, Li Tampetsk, Karachi,
តើអ្នកអាចធ្វើអ្វីបាន?
បាត់បង់ទំងន់លើស;
ប្រើលំហាត់ព្យាបាលជាក់លាក់ដើម្បីពង្រីកសរសៃពួរ Achilles;
ពាក់ស្បែកជើងឆ្អឹង;
ព្យាយាមមិនឱ្យឈរនៅលើផ្ទៃរឹងសម្រាប់រយៈពេលយូរ;
ជៀសវាងការដើរដោយជើងទទេរ;
សម្រាប់ការឈឺចាប់ ម៉ាស្សាកែងជើងរបស់អ្នកជាមួយទឹកកក;
ជៀសវាងការរត់និងលោត។
លំហាត់ប្រាណ 1
ចាក់ទឹកចូលក្នុងដបបា្លាស្ទិចកន្លះលីត្រហើយដាក់វាក្នុងទូរទឹកកក។ នៅពេលដែលទឹកនៅក្នុងដបបង្កក ដាក់ដបនៅលើឥដ្ឋ ហើយរមៀលវាដោយសង្កត់វាដោយបាតជើងរបស់អ្នក។
លំហាត់ប្រាណ 2
ដាក់កំពស់តូចមួយ ដូចជាសៀវភៅក្រាស់ ទល់នឹងជញ្ជាំង។ បែរមុខទៅជញ្ជាំង ហើយឈរនៅលើវេទិកាដែលមានកម្ពស់ត្រឹមតែពាក់កណ្តាលនៃជើងរបស់អ្នក ដើម្បីឱ្យកែងជើងរបស់អ្នកធ្លាក់ចុះ។ ក្រោកឈរឡើងលើម្រាមជើង 10-15 ដង។
លំហាត់ប្រាណ 3
ពេលអង្គុយលើកៅអី សូមទាញស្រោមជើងមករកអ្នកដោយប្រើដៃឬខ្សែដៃរយៈពេល 20 វិនាទី។ ធ្វើម្តងទៀត 5 ដង។
Hallux valgus
Hallux valgus គឺជាការខូចទ្រង់ទ្រាយនៃម្រាមជើងទីមួយ ជាមួយនឹងគម្លាតពីខាងក្រៅ។
Hallux valgus ជារឿយៗត្រូវបានគេហៅថា "រលាក់" ឬ "ឆ្អឹង" នៅលើជើង។
មាន 3 ដឺក្រេនៃ hallux valgus:
ដឺក្រេទី 1 - គម្លាតពីខាងក្រៅនៃម្រាមដៃដោយ 15 ដឺក្រេ;
ដឺក្រេទី 2 - គម្លាតខាងក្រៅនៃម្រាមដៃដោយ 20 ដឺក្រេ;
ដឺក្រេទី 3 - គម្លាតខាងក្រៅនៃម្រាមដៃ 30 ដឺក្រេ។
ផលវិបាក៖ arthrosis, bursitis ។
កត្តាហានិភ័យដែលនាំទៅដល់ការវិវត្តនៃ hallux valgus៖
លើសទម្ងន់;
ពាក់ស្បែកជើងកែងជើងតូចចង្អៀត;
ជើងរាបស្មើឆ្លងកាត់;
ការផ្ទុកឋិតិវន្តរយៈពេលវែងនៅលើជើង។
តើរោគសញ្ញាអ្វីខ្លះដែលបង្ហាញពី hallux valgus?
គម្លាតនៃម្រាមជើងធំក្លាយជាគួរឱ្យកត់សម្គាល់ស្ទើរតែភ្លាមៗ។ អ្នកក៏អាចជួបប្រទះការឈឺចាប់នៅផ្នែកខាងក្រោមខ្នង និងកំភួនជើង ដោយសារការដាក់ជើងមិនត្រឹមត្រូវ។
តើខ្ញុំគួរទាក់ទងអ្នកឯកទេសមួយណា?
Hallux valgus ត្រូវបានព្យាបាលដោយគ្រូពេទ្យជំនាញខាងឆ្អឹង។
តើរោគវិនិច្ឆ័យអ្វីដែលវេជ្ជបណ្ឌិតគួរធ្វើ?
ការពិនិត្យទូទៅរបស់អ្នកជំងឺ៖
ការពិនិត្យនិង palpation នៃម្រាមជើង។
ការធ្វើរោគវិនិច្ឆ័យឧបករណ៍៖
ការថតកាំរស្មី។
តើការព្យាបាលអ្វីដែលត្រូវការសម្រាប់ hallux valgus?
មូលដ្ឋាន។ដើម្បីព្យាបាល hallux valgus កំណាត់ពិសេសត្រូវបានប្រើដែលជួសជុលម្រាមដៃនៅក្នុងទីតាំងត្រឹមត្រូវ និង orthopedic interdigital spacers ។ ការពាក់ស្បែកជើងកែងជើងធំទូលាយជាមួយនឹងស្រោមជើងកែសំរួលដែលផលិតដោយបុគ្គលក៏ត្រូវបានចេញវេជ្ជបញ្ជាផងដែរ។
ការព្យាបាលដោយរលកឆក់បង្ហាញពីលទ្ធផលល្អក្នុងការព្យាបាល hallux valgus ។
បន្ថែម។ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីតត្រូវបានប្រើដើម្បីបំបាត់ការឈឺចាប់និងការរលាក។
ប្រសិនបើកម្រិតនៃគម្លាតនៃម្រាមជើងនៅតែបន្តកើនឡើង ការវះកាត់គឺចាំបាច់ដើម្បីកាត់បន្ថយមុំរវាងឆ្អឹង metatarsal ។ មានវិធីសាស្រ្តផ្សេងគ្នាជាង 150 នៃការកែវះកាត់នៃ hallux valgus ។
ការព្យាបាលដោយចលនា៖ ការព្យាបាលដោយឡាស៊ែរ ការព្យាបាលដោយប្រើកង់ទិច ការព្យាបាលដោយប្រើគ្រីស្តាល់ ការព្យាបាលដោយម៉ាញេទិក ការងូតទឹកក្តៅជាមួយអំបិលសមុទ្រ។
ការព្យាបាលស្ប៉ា៖ Truskavets, Belokurikha, Pyatigorsk, Khmelnik, Slavyansk, Goryachy Klyuch, Saki, Berdyansk, Odessa ។
តើអ្នកអាចធ្វើអ្វីបាន?
ប្រកាន់ខ្ជាប់នូវច្បាប់ខាងក្រោម៖
កុំពាក់ស្បែកជើងតឹងឬកែងជើងខ្ពស់;
ជៀសវាងការឈររយៈពេលយូរ;
បាត់បង់ទំងន់លើស;
ធ្វើលំហាត់ប្រាណឱ្យបានទៀងទាត់: ដើរលើម្រាមជើងរបស់អ្នកនៅលើកែងជើងរបស់អ្នកនៅខាងក្រៅនិងខាងក្នុងជើងរបស់អ្នក;
ប្រើក្រណាត់ម៉ាស្សា;
កុំយករបស់ធ្ងន់។
ជំងឺនៃប្រព័ន្ធ musculoskeletal រួមមានជំងឺនៃឆ្អឹង (ឆ្អឹងខ្នង, ឆ្អឹងអាងត្រគាក, ឆ្អឹងបំពង់), សន្លាក់, និងសាច់ដុំ។
ខ្ញុំ. ជំងឺឆ្អឹងខ្នង–degenerative-dystrophic(osteochondrosis, spondylosis, spondyloarthrosis), និង រលាក(រលាកឆ្អឹង, រលាកឆ្អឹងខ្នង) ។
1. ជំងឺ Degenerative-dystrophic នៃឆ្អឹងខ្នង។
ជំងឺ Osteochondrosis(ជំងឺប្រព័ន្ធនៃជាលិកាឆ្អឹងខ្ចីនៃឆ្អឹងខ្នង) គឺជាភាពស្មុគស្មាញនៃការផ្លាស់ប្តូរប្រតិកម្ម, សំណង, dysplastic និង degenerative នៅក្នុងឆ្អឹង, សាច់ដុំ, articular-ligamentous, ឧបករណ៍ neurovascular នៃឆ្អឹងខ្នង។
ការផ្ទុកថេរនៅលើឌីស intervertebral និងបរិធាន articular-ligamentous នៃឆ្អឹងខ្នងនាំឱ្យមានការចុះខ្សោយនៃមុខងារនិទាឃរដូវរបស់វា។ Microtraumas នាំឱ្យខូចទ្រង់ទ្រាយឌីសនិងការថយចុះកម្ពស់របស់វា។ នេះនាំឱ្យមានភាពមិនដំណើរការនៃសន្លាក់ intervertebral (spondyloarthrosis) និងការលូតលាស់នៃជាលិកាឆ្អឹង (osteophytes) ។
ឆ្អឹងខ្នងមាត់ស្បូន និងចង្កេះត្រូវបានប៉ះពាល់ជាចម្បង។
រូបភាពគ្លីនិកនៃជំងឺ osteochondrosis មាត់ស្បូន ឆ្អឹងខ្នងត្រូវបានកំណត់លក្ខណៈដោយរោគសញ្ញាផ្សេងៗគ្នា។
រោគសញ្ញារ៉ាឌីកាល់។ ការបង្ហាប់នៃឫសឆ្អឹងខ្នងនៅក្នុងឆ្អឹងខ្នងមាត់ស្បូនគឺកម្រមានណាស់បើប្រៀបធៀបទៅនឹងរោគសញ្ញានៃការឆ្លុះ។ រោគសញ្ញាចម្បងគឺការឈឺចាប់។ ឫសសរសៃប្រសាទឆ្អឹងខ្នងទាំងអស់ (C1-8) ជាធម្មតារងផលប៉ះពាល់។
នៅពេលដែលឫសមាត់ស្បូនខាងលើត្រូវបានបង្ហាប់ ការឈឺចាប់កើតឡើងនៅតំបន់ occipital និងមាត់ស្បូន រាលដាលដល់តំបន់ parietal ។
នៅពេលដែលឫសមាត់ស្បូនកណ្តាល និងខាងក្រោមត្រូវបានប៉ះពាល់ ការឈឺចាប់រាលដាលដល់ដៃ និងស្មា។ ការឈឺចាប់ជាធម្មតាត្រូវបានបង្ហាញនៅក្នុងផ្នែកជិតៗនៃដៃ ហើយ paresthesia ("វារ") គ្របដណ្ដប់លើផ្នែកចុង។
មុខងារនៃសាច់ដុំកនិងសាច់ដុំនៃអវយវៈខាងលើត្រូវបានចុះខ្សោយ។
រោគសញ្ញានៃជំងឺរលាកសន្លាក់ឆ្អឹង scapulohumeral (periarthrosis) ត្រូវបានបង្ហាញដោយការឈឺចាប់នៅក្នុងតំបន់ស្មា, សន្លាក់ស្មា (ដោយសារតែការផ្លាស់ប្តូរ dystrophic នៅក្នុងកន្សោមសន្លាក់និងការរលាកប្រតិកម្ម) ។ ការប៉ុនប៉ងបង្វិល ឬរំកិលដៃពីក្រោយខ្នង ឬទៅចំហៀងត្រូវបានកំណត់ដោយសារតែការកន្ត្រាក់សាច់ដុំ និងត្រូវបានអមដោយការឈឺចាប់ខ្លាំង (ដៃ "កក")។ ប៉ុន្តែចលនានៃដៃនៅក្នុងយន្តហោះ sagittal (ចលនាដូចប៉ោលទៅមក) កើតឡើងដោយសេរី។ ការឈឺចាប់នៅពេលចាប់ដៃក៏កើតឡើងដោយសារតែភាពតានតឹងនៅក្នុងសរសៃប្រសាទ axillary (axillary) ។
រោគសញ្ញានៃដៃស្មា (រោគសញ្ញា Steinbrocker) ។
លក្ខខណ្ឌចម្បងសម្រាប់ការកើតឡើងនៃជម្ងឺស្មាគឺការជាប់ពាក់ព័ន្ធនៃទម្រង់ស៊ីមេទ្រីនៃមាត់ស្បូន ជាពិសេស ប្រម៉ោយអាណិតអាសូរ។ ជំងឺភ្នែកពីមុន ការប៉ះទង្គិច និងការប៉ះទង្គិចខួរក្បាលមានសារៈសំខាន់។
គ្លីនិកមានការឈឺចាប់ក្នុងសន្លាក់ និងសាច់ដុំនៃដៃដែលរងផលប៉ះពាល់, hyperesthesia និងការកើនឡើងសីតុណ្ហភាពស្បែក, ហើម និង cyanosis នៃដៃ។ ក្រោយមក ស្បែក និងជាលិកា subcutaneous atrophy កើតឡើង ចលនាដៃត្រូវបានកំណត់ជាមួយនឹងការបង្កើត flexion contractures ។ នៅដំណាក់កាលទី 3 ការដាច់រលាត់នៃសាច់ដុំនិងការរីករាលដាលនៃឆ្អឹងនៃដៃ (ជំងឺឆ្អឹងរបស់ Sudek) ត្រូវបានរកឃើញ។
វាគួរតែត្រូវបានកត់សម្គាល់ថានៅក្នុងតំបន់ស្មាដំណើរការនេះគឺភាគច្រើនជា neurodystrophic នៅក្នុងធម្មជាតិហើយនៅក្នុងតំបន់ដៃវាគឺជា neurovascular ។
រោគសញ្ញានៃសរសៃឈាមវ៉ែន កំណត់លក្ខណៈដោយការឈឺចាប់ paroxysmal នៅផ្នែកខាងក្រោយនៃក្បាល, ក, វិទ្យុសកម្មពីខាងមុខទៅតំបន់ temporoparietal និងផ្នែកខាងមុខ។ ការឈឺចាប់គ្របដណ្តប់ពាក់កណ្តាលនៃក្បាល។
ការឈឺចាប់កាន់តែខ្លាំងជាមួយនឹងភាពតានតឹងថេរ ងាកក្បាល (សំឡេង "គ្រវី" ត្រូវបានគេឮ) ហើយត្រូវបានអមដោយ asthenia, ក្រហមឬស្លេកនៃមុខ, tachycardia, អារម្មណ៍មិនល្អនៅក្នុងបំពង់ក, មុខ, ឈឺចាប់នៅក្នុងដៃ, កំភួនដៃ។ សម្ពាធឈាមកើនឡើង ("ជំងឺលើសឈាមមាត់ស្បូន")។
ជំងឺ Cochleo-vestibular ត្រូវបានគេសង្កេតឃើញ: វិលមុខជាប្រព័ន្ធ, ចង្អោរ, សំលេងរំខាន, រោទ៍នៅក្នុងត្រចៀក, ការបាត់បង់ការស្តាប់ជាពិសេសនៅកម្ពស់នៃការឈឺចាប់, ពន្លឺ "រុយ" អ័ព្ទនៅចំពោះមុខភ្នែក (ការរំខានដល់ការមើលឃើញ) ។
រោគសញ្ញាបេះដូង បណ្តាលមកពីការខូចខាតដល់ឫសមាត់ស្បូន និងប្រព័ន្ធសរសៃប្រសាទ sympathetic មាត់ស្បូន។
មិនដូចការឈឺទ្រូងពិតប្រាកដទេ ដែលមានរោគសញ្ញាបេះដូង ការឈឺចាប់ retrosternal កាន់តែខ្លាំងនៅពេលបង្វិលក្បាល និងធ្វើចលនាដៃ ហើយមិនត្រូវបានធូរស្រាលដោយឧបករណ៍ពង្រីកសរសៃឈាមនោះទេ។ ការឈឺចាប់មិនកាន់តែធ្ងន់ធ្ងរនៅពេលដើរទេ។ Tachycardia និង extrasystole អាចលេចឡើង - នេះគឺដោយសារតែការរំលោភលើការអាណិតអាសូរនៃបេះដូង។
រោគសញ្ញា Scalene ខាងមុខ។ ការឈឺចាប់នៅក្នុងដៃគឺជាលក្ខណៈ, កាន់តែខ្លាំងនៅពេលយប់, ជាមួយនឹងដង្ហើមជ្រៅ, ផ្អៀងក្បាលទៅផ្នែកដែលមានសុខភាពល្អឬនៅពេលចាប់ដៃ។ មានភាពទន់ខ្សោយនៅក្នុងសាច់ដុំដៃ។ អ្នកជំងឺកត់សម្គាល់ការញាក់ និងស្ពឹកនៅក្នុងដៃ ដែលភាគច្រើនជាញឹកញាប់នៅតាមគែម ulnar នៃដៃ និងកំភួនដៃ។ ការហើមនៃ fossa supraclavicular ភាពទន់ភ្លន់នៃសាច់ដុំ scalene ផ្នែកខាងមុខ និងការភ្ជាប់របស់វាទៅនឹងឆ្អឹងជំនីដំបូងត្រូវបានរកឃើញ។ រោគសញ្ញានេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការ spasm នៃសាច់ដុំ scalene ខាងមុខ។
តោះមើលខ្លះ បច្ចេកទេស បុរាណការម៉ាស្សាព្យាបាលសម្រាប់ osteochondrosis នៃឆ្អឹងខ្នងមាត់ស្បូននិង cervicothoracic ។
អ្នកឯកទេសម៉ាស្សាបែបបុរាណប្រើការណែនាំពីអ្នកនិពន្ធផ្សេងៗក្នុងការងាររបស់ពួកគេ។
L.A. Kunichev និង I.V. Dunaev ផ្តល់នូវបច្ចេកទេសម៉ាស្សាស្រដៀងគ្នា (ជាមួយនឹងភាពខុសគ្នាតិចតួច) ។
1. ម៉ាស្សាតំបន់ “ក”៖
ក) តំបន់ interscapular;
ខ) ផ្នែកខាងក្រោយនៃកញ្ចឹងក;
គ) សាច់ដុំ sternocleidomastoid;
ឃ) តំបន់នៃស្មា។
2. ម៉ាស្សាសាច់ដុំនៃអវយវៈខាងលើ៖
ក) តំបន់ម្រាមដៃ;
គ) សន្លាក់កដៃ;
ឃ) សាច់ដុំនៃកំភួនដៃ;
e) តំបន់នៃសន្លាក់កែងដៃ;
e) សាច់ដុំស្មា។
N.A. Belaya និង I.P. Lebedeva ផ្តល់ជូននូវលំដាប់ផ្សេងគ្នានៃការម៉ាស្សា៖
1. ម៉ាស្សាចុងខាងលើ (ពីចំងាយទៅជិត)។
2. ម៉ាស្សាតំបន់ "កអាវ" ។
3. ម៉ាស្សាតំបន់ទ្រូង។
M.M. Pogosyan និង A.A. Biryukov ស្នើរឱ្យមានលំដាប់ផ្សេងគ្នាសម្រាប់ដំណើរការផ្នែកកាយវិភាគវិទ្យា៖
1. ម៉ាស្សាខ្នង។
2. ម៉ាស្សានៃ blades ស្មា និងតំបន់ peri-scapular ។
3. ម៉ាស្សានៃចន្លោះ intercostal ។
4. ម៉ាស្សានៃឆ្អឹងខ្នងមាត់ស្បូនខាងលើ និងខាងក្រោម។
5. ម៉ាស្សាសាច់ដុំសំខាន់ៗ pectoralis ។
6. ម៉ាស្សាសាច់ដុំនៃអវយវៈខាងលើដោយប្រើប្រភេទបូម។
ខ្ញុំចង់បញ្ជាក់ថា ការផ្លាស់ប្តូរ degenerative និង dysplastic នៅក្នុងជាលិកាឆ្អឹងខ្ចីនៃឆ្អឹងកងខ្នងកើតឡើងក្នុងពេលដំណាលគ្នានៅគ្រប់ផ្នែកដែលមានបញ្ហាមុខងាររបស់វា។ ប៉ុន្តែរូបភាពគ្លីនិកនៃជំងឺនឹងកាន់តែភ្លឺនៅក្នុងតំបន់ដែលបន្ទុកនៅលើឌីសនិងសរសៃចងធំជាង។
ដូច្នេះក្នុងករណី osteochondrosis នៃឆ្អឹងខ្នងមាត់ស្បូន វាចាំបាច់ក្នុងការម៉ាស្សាតំបន់ lumbosacral ជាមុនសិន (សូមមើលខាងក្រោម)។
ល្អបំផុត តាមគំនិតរបស់ខ្ញុំ គឺជាការរួមផ្សំនៃប្រភេទម៉ាស្សាបែបបុរាណ និងចំរុះ - ផ្នែក, ជាលិកាភ្ជាប់, periosteal, acupressure ។
បច្ចេកទេសកាន់តែច្រើនដែលអ្នកម៉ាស្សាដឹង លទ្ធផលការងាររបស់គាត់កាន់តែប្រសើរ។
ការប្រើប្រាស់ត្រឹមត្រូវនៃការម៉ាស្សាបែបបុរាណ បច្ចេកទេស myofascial និង periosteal សម្រាប់ osteochondrosis នឹងស្តារមុខងារខ្សោយតាមដែលអាចធ្វើទៅបាន។
ការឆ្លុះបញ្ចាំង ការផ្លាស់ប្តូរនៅក្នុង osteochondrosis នៃឆ្អឹងខ្នងមាត់ស្បូន។
ការផ្លាស់ប្តូរនៅក្នុង ស្បែក:
Paravertebral នៅក្នុងផ្នែក C3 -D2,D6-7;
ផ្ទៃក្រោយនៃស្មា C6, D2;
តំបន់ Subclavian D2;
ផ្ទៃខាងមុខនៃស្មា D2;
ផ្ទៃខាងមុខនៃកំភួនដៃ C6,D1.
ការផ្លាស់ប្តូរនៅក្នុង ជាលិកាភ្ជាប់:
Paravertebral C3 -D6;
តំបន់ scapula D4-5;
ខ្សែស្មា និងតំបន់សន្លាក់ស្មា C4-5;
ផ្ទៃខាងមុខនៃស្មា C5,D2;
តំបន់សន្លាក់កដៃ C6-8 ។
ការផ្លាស់ប្តូរនៅក្នុង សាច់ដុំ: trapezius, sternocleidomastoid, semispinalis capitis, semispinalis cervicis, multifidus, levator scapulae, scalenes, supraspinatus និង infraspinatus, subscapularis, latissimus, teres major, pectoralis major, deltoid muscle, tricepschirist, សាច់ដុំ flexters, bracepsors , supinator ។
ការផ្លាស់ប្តូរនៅក្នុង periosteum: ដំណើរការ spinous, ឆ្អឹងខ្នងនៃ scapulae, clavicle, sternum, condyles នៃស្មា, ដំណើរការ styloid នៃឆ្អឹងនៃកំភួនដៃ។
កំរិតប្រើនៃបច្ចេកទេសម៉ាស្សារួមបញ្ចូលគ្នានឹងអាស្រ័យលើប្រតិកម្មនៃរាងកាយ នីតិវិធីមិនគួរលើសពី 25-30 នាទី។ វគ្គនៃការម៉ាស្សា myofascial នឹងរួមបញ្ចូលនីតិវិធីអតិបរមា 6-8 ។
សម្រាប់ osteochondrosis lumbosacral ឆ្អឹងខ្នងគឺស្ថិតនៅលំដាប់ទី 1 ក្នុងចំណោមរោគសញ្ញាទាំងអស់។ រោគសញ្ញា sciatica.
ការបង្ហាញគ្លីនិកដំបូងនៃជំងឺ lumbosacral radiculitis គឺការឈឺចាប់នៅផ្នែកខាងក្រោមខ្នង និងជើងនៃធម្មជាតិថេរ។ អាំងតង់ស៊ីតេនៃការឈឺចាប់អាចប្រែប្រួល។ ការឈឺចាប់អាចស្រាល និងមិនរំខានដល់សមត្ថភាពការងាររបស់អ្នកជំងឺ ឬធ្ងន់ធ្ងររហូតដល់អ្នកជំងឺមិនអាចដើរ អង្គុយ ឬសូម្បីតែវិលជុំវិញគ្រែ។
សម្លេងនៃសាច់ដុំនៃចុងខ្នង និងផ្នែកខាងក្រោមផ្លាស់ប្តូរ ឥរិយាបថ និងគំរូម៉ូតូត្រូវបានរំខាន។
ជំងឺស្វយ័ត - សរសៃឈាមបង្ហាញរាងដោយខ្លួនឯងនៅក្នុងទម្រង់នៃភាពត្រជាក់នៃផ្នែកចុងនៃអវយវៈទាបការថយចុះនៃចង្វាក់បេះដូងនៃសរសៃឈាម dorsal នៃជើង។ មានការថយចុះជាឯកតោភាគីក្នុងការឆ្លុះជង្គង់ ការឆ្លុះបញ្ចាំង Achilles គឺអវត្តមាន។
អាស្រ័យលើយន្តការនៃការខូចខាតសរសៃប្រសាទក្នុង osteochondrosis ការបង្ហាញគ្លីនិកនឹងប្រែប្រួល។
នៅ ការបង្ហាប់វ៉ារ្យ៉ង់នៃការឈឺចាប់គឺមុតស្រួចបាញ់។ ពួកវាកាន់តែខ្លាំងបន្ទាប់ពីចលនាថយចុះបន្ទាប់ពីសម្រាក។
នៅ ការខូចទ្រង់ទ្រាយក្នុងករណីនេះ ការឈឺចាប់កាន់តែខ្លាំងឡើងដោយការស្នាក់នៅយូរក្នុងទីតាំងមួយ។ កាត់បន្ថយបន្ទាប់ពីសម្រាក។
នៅ dyshemicភាពខុសគ្នានៃការឈឺចាប់នៃធម្មជាតិដែលផ្ទុះឡើង។ មានអារម្មណ៍ក្តៅ ស្ពឹក ឬត្រជាក់នៅតំបន់ដែលរងផលប៉ះពាល់។ ការឈឺចាប់កាន់តែខ្លាំងបន្ទាប់ពីការស្នាក់នៅរយៈពេលយូរនៅក្នុងទីតាំងដេក។ ពួកវាថយចុះនៅពេលដែលតំបន់ដែលរងផលប៉ះពាល់ត្រូវបានជូត។
នៅ រលាកក្នុងករណីនេះ ការឈឺចាប់នៃធម្មជាតិរារាំងដែលកើតឡើងអំឡុងពេលសម្រាកមានការថយចុះបន្ទាប់ពីការឡើងកំដៅផែនដី។
តោះមើលខ្លះ បច្ចេកទេស បុរាណម៉ាស្សាសម្រាប់ osteochondrosis នៃឆ្អឹងខ្នង lumbosacral ។
M.M. Pogosyan ផ្តល់ជូននូវការម៉ាស្សាបុរាណសម្រាប់ osteochondrosis នៃឆ្អឹងកងខ្នង lumbosacral ក្នុងលំដាប់ដូចខាងក្រោម:
1. ម៉ាស្សាខ្នង។
2. ម៉ាស្សាតំបន់ paravertebral នៃតំបន់ thoracic និង lumbar ទាប។
3. ម៉ាស្សាតំបន់អាងត្រគាក។
4. ម៉ាស្សាភ្លៅដោយសង្កត់ធ្ងន់លើផ្ទៃខាងក្រោយ។
5. ម៉ាស្សាចង្កេះ។
វិធីសាស្រ្តរបស់គាត់សម្រាប់ lumbosacral radiculitis ជាប់ពាក់ព័ន្ធនឹងលំដាប់ដូចខាងក្រោម:
1. ម៉ាស្សាខ្នង។
2. ម៉ាស្សាជើង។
3. ម៉ាស្សាផ្ទៃខាងមុខនៃជើងខាងក្រោម។
4. ម៉ាស្សានៃសន្លាក់ជង្គង់។
5. ម៉ាស្សាផ្នែកខាងមុខនៃភ្លៅ។
6. ម៉ាស្សាខ្នងជើងខាងក្រោម។
7. ម៉ាស្សាខ្នងភ្លៅ។
8. ម៉ាស្សាតំបន់ gluteal និង lumbosacral
9. ម៉ាស្សានៃតំបន់ចង្កេះ។
A.F. Verbov, I.V. Dunaev និង L.A. Kunichev ផ្តល់ជូននូវការម៉ាស្សាបុរាណសម្រាប់ osteochondrosis នៃឆ្អឹងកងខ្នង lumbosacral ក្នុងលំដាប់ដូចខាងក្រោម:
1. ម៉ាស្សាខ្នង។
2. ម៉ាស្សាចុងខាងក្រោមដោយប្រើប្រភេទបូម (ពីជិតដល់ចុង)។
វគ្គសិក្សាត្រូវបានរចនាឡើងសម្រាប់នីតិវិធី 12-15 សម្រាប់ 15-25 នាទីជារៀងរាល់ថ្ងៃ។
វិធីសាស្រ្តដ៏ល្អប្រសើរ តាមគំនិតរបស់ខ្ញុំគឺការលុបបំបាត់ជាបន្តបន្ទាប់នៃការផ្លាស់ប្តូរការឆ្លុះបញ្ចាំង myofascialនិងបច្ចេកទេស periosteal យោងទៅតាមគោលការណ៍ "ដើមឈើ" ។
ការឆ្លុះបញ្ចាំង ការផ្លាស់ប្តូរនៅក្នុង osteochondrosis នៃឆ្អឹងខ្នង lumbosacral ។
ការផ្លាស់ប្តូរនៅក្នុង ស្បែក:
Paravertebral D10,L2;
តំបន់ trochanter ធំជាង L3;
ផ្លូវ Iliotibial L3;
តំបន់ Popliteal fossa S1-2;
នៅពីលើកំពូលនៃ tibia L5 ។
ការផ្លាស់ប្តូរនៅក្នុង ជាលិកាភ្ជាប់:
តំបន់ចង្កេះ L1-2;
តំបន់ Sacral S2-4;
តំបន់ Gluteal L3,S1;
បត់ Subgluteal S2-3;
Popliteal fossa S1-2;
តំបន់នៃសាច់ដុំ gastrocnemius S1-2;
ភ្លៅខាងមុខ L2-3 ។
ការផ្លាស់ប្តូរនៅក្នុង សាច់ដុំ: sacrospinalis, iliopsoas, quadriceps femoris, tensor fascia, piriformis, gluteus maximus និង medius, gastrocnemius ។
ការផ្លាស់ប្តូរនៅក្នុង periosteum: sacrum, ilium, ischium, greater trochanter, symphysis pubis ។
កម្រិតនៃការម៉ាស្សាអាស្រ័យលើប្រតិកម្មនៃរាងកាយរបស់អ្នកជំងឺ។ នីតិវិធីមានរយៈពេល 25-30 នាទី។
* ប្រសិនបើមានតំបន់មួយចំនួនធំនៃការផ្លាស់ប្តូរន្របតិកមម (កេះ myofascial) អ្នកមិនគួរព្យាយាមលុបបំបាត់ពួកវាក្នុងនីតិវិធីតែមួយនោះទេ។
រាងកាយរបស់អ្នកជំងឺត្រូវតែសម្របខ្លួនបន្តិចម្តង ៗ ទៅនឹងស្ថានភាពថ្មី។ ដូច្នេះវាចាំបាច់ក្នុងការចែកចាយដោយសមហេតុផលនូវបន្ទុកនិងរយៈពេលនៃការប៉ះពាល់។
វគ្គនៃបច្ចេកទេសម៉ាស្សា myofascial មាន 6-8 នីតិវិធី ប៉ុន្តែជម្រើសផ្សេងទៀតអាចធ្វើទៅបាន។